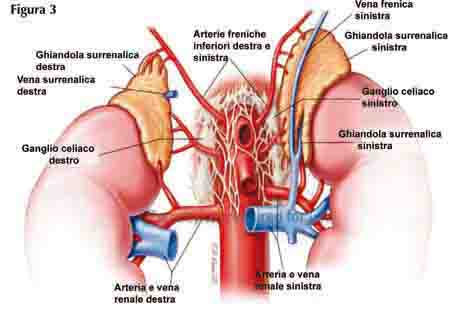
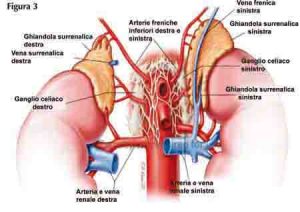
La Ghiandola surrenale
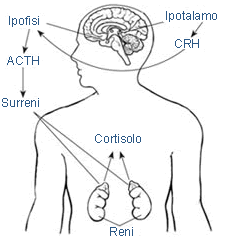
Le due ghiandole surrenali producono glucocorticoidi, mineralcorticoidi e nella donna androgeni. Da esperimenti su animali si è capito che le ghiandole surrenali sono importanti nel mantenimento della concentrazione di sodio e glucosio. Anche la ghiandola surrenale dipende dal sistema ipotalamo – ipofisi.
Per maggiori approfondimenti leggi gli articoli di Cliccascienze ai link seguenti:
Surrene – diagnostica per immagini
Asse ipotalamo – ipofisi – surrene
Che cos’è l’insufficienza surrenalica
L’ insufficienza surrenalica avviene quando le ghiandole del surrene non sono più in grado di produrre quantità adeguate di cortisolo. Il cortisolo è un ormone fondamentale per il nostro organismo.
Essa è associata ad altre malattie endocrine, immunologiche ed autoimmuni. E’ più frequente nel sesso femminile (2.6:1). La malattia di Addison è diagnosticata nella 3a-5a decade di età.
Cause dell’insufficienza surrenalica
La malattia polighiandolare autoimmune di tipo I
Malattia autosomica recessiva, colpisce prevalentemente il sesso femminile, non ha associazioni con l’HLA. E’ caratterizzata da: ipoparatiroidismo, insufficienza surrenale e candidiasi mucocutanea. Tale disordine è spesso associato a ipofunzione delle gonadi, della tiroide, delle cellule β pancreatiche e delle cellule parietali dello stomaco, ad epatite, ipoplasia dello smalto dentale, distrofia ungueale, cheratinopatie, vitiligine, alopecia, anemia perniciosa.
La malattia polighiandolare autoimmune di tipo II
Sindrome di tipo familiare, legata all’ereditarietà degli Ag HLA B8 (DW3), DR3 e DR4. L’insufficienza surrenale è associata ad una malattia autoimmunitaria tiroidea o a diabete mellito insulino-dipendente. Ab citoplasmatici anti-surrene ed autoAb diretti contro la 21α-idrossilasi (P450c21).
Emorragia Surrenalica
Bilaterale che può portare alla completa distruzione del tessuto surrenale, con perdita della funzione secretoria.
Fattori predisponesti: terapia con anticoagulanti ed una coagulopatia spontanea; disturbi della coagulazione, trombosi delle vene surrenali, traumi, interventi chirurgici, gravi disturbi cardiovascolari, leucemia, insufficienza renale acuta, tumori maligni etc. Nei bambini, invece: la setticemia fulminante da meningococco o Pseudomonas.
Infezioni
Solo il 5% dei pazienti con tubercolosi disseminata (aumento delle dimensioni del surrene, completa degenerazione necrotica, con scomparsa quasi totale dei tessuto corticale e midollare)
Infezioni fungine: istoplasmosi (più comune), la paracoccidioidomicosi, la coccidioidomicosi e la sifilide.
Malattie Surrenali Metastatiche
Le ghiandole surrenali sono sedi comuni di metastasi per i tumori del polmone, gastrointestinali, del seno e del rene. I linfomi Hodgkin e non-Hodgkin possono presentarsi nelle ghiandole surrenali con insufficienza surrenale primaria ed ingrandimento dei surreni.
AIDS
In questi pazienti in fase terminale sono comuni anomalie della ghiandola surrenale. Il virus dell’HIV può infettare direttamente le cellule della corticale del surrene, ma spesso l’insufficienza surrenale è causata da infezioni opportunistiche da parte di citomegalovirus e turbecolosi .
Adrenoleucodistrofia
Trasmissione recessiva legata al cromosoma X. Deficit funzionale dei perossissomi → alterata ossidazione degli acidi grassi a catena molto lunga → accumulo encefalo, midollo spinale, surreni, gonadi ed altri tessuti. Deterioramento del SNC ed insufficienza surrenale primitiva. Adrenomieloneuropatia: variante fenotipica della stessa lesione genetica. Demielinizzazione del midollo spinale e dei nervi periferici, insufficienza surrenale ed alterazione della funzione testicolare.
Deficit familiare dei Glucocorticoidi: rara malattia a trasmissione autosomica recessiva, in cui vi è riduzione ereditaria della risposta all’ACTH (mutazione puntiforme nel recettore per l’ACTH). Insufficienza surrenale → ↓ androgeni surrenalici e glucorticoidi; ↑ ACTH. Può essere associata ad acalasia, alacrimia e neuropatie.
Resistenza al cortisolo
Malattia rara. Resistenza delle cellule bersaglio al cortisolo.
Segni clinici
Il quadro clinico riflette sia il livello di degenerazione del tessuto ghiandolare, sia l’effetto di fattori extrasurrenali che possono scatenare una crisi.
In linea generale, il difetto di cortisolo provoca: stanchezza, affaticamento, anoressia, nausea e vomito, ipotensione, iponatriemia ed ipoglicemia.
Il difetto di mineralcorticoidi produce perdita renale di sodio e ritenzione di potassio e può portare a severa disidratazione, ipotensione, iperpotassiemia ed acidosi.
Insufficienza surrenale cronica
- iperpigmentazione pelle e mucose
- astenia, debolezza muscolare, malessere generale
- anoressia e perdita di peso (fino a 15 Kg)
- disturbi gastrointestinali (nausea e vomito)
- ipotensione (sintomi ortostatici o sincope)
- vitiligine
- ipoglicemia (bambini)
- amenorrea, perdita di peli ascellari e pubici
Crisi surrenale acuta
(insufficienza surrenale acuta ed in pazienti con malattia di Addison, esposti a stress, infezioni, traumi etc.)
- anoressia, nausea e vomito
- disidratazione e deplezione di volume
- shock ipovolemico
- dolori addominali
- febbre
- stanchezza, apatia, confusione
- iperpigmentazione
- ipoglicemia
- iponatriemia, iperpotassiemia, linfocitosi, eosinofilia
Emorragia acuta surrenalica
- Sintomi generali:
- ipotensione e shock
- febbre
- nausea e vomito
- confusione, disorientamento
- tachicardia
- cianosi o lividità
- Sintomi locali:
- Dolori all’addome, fianchi e schiena
- ipersensibilità all’addome e ai fianchi
- distensione addominale
- rigidità addominale
- dolore al torace
- ipersensibilità riflessa
Insufficienza surrenale secondaria
 L’insufficienza surrenale secondaria, dovuta ad un deficit di ACTH, è per lo più il risultato di una terapia cronica con glucocorticoidi. Invece, le cause più comuni di un’iposecrezione di ACTH, che avvenga naturalmente, sono le neoplasie ipotalamiche ed ipofisarie.
L’insufficienza surrenale secondaria, dovuta ad un deficit di ACTH, è per lo più il risultato di una terapia cronica con glucocorticoidi. Invece, le cause più comuni di un’iposecrezione di ACTH, che avvenga naturalmente, sono le neoplasie ipotalamiche ed ipofisarie.
Deficit ACTH → ridotta secrezione di cortisolo ed androgeni surrenalici
Segni clinici:
- stanchezza, letargia, facile affaticabilità
- anoressia, nausea
- vomito
- artralgie e mialgie
- ipoglicemia
- scompenso acuto (ipotensione o shock)
- ipogonadismo ed ipotiroidismo (tumori ipotalamici e pituitarici).