Aumento dei livelli sierici di calcio attraverso i seguenti meccanismi patogenetici:
↑ del riassorbimento del calcio dal tessuto osseo per incremento dell’attività osteolitica;
Alterazioni renali, che determinano riduzione dell’escrezione del calcio, per aumento del suo riassorbimento a livello dei tubuli;
↑ dell’assorbimento intestinale del calcio, generalmente dipendente da aumentata sintesi di 1,25(OH)2D3.
Aumento dei livelli sierici di calcio attraverso i seguenti meccanismi patogenetici:
↑ del riassorbimento del calcio dal tessuto osseo per incremento dell’attività osteolitica;
Alterazioni renali, che determinano riduzione dell’escrezione del calcio, per aumento del suo riassorbimento a livello dei tubuli;
↑ dell’assorbimento intestinale del calcio, generalmente dipendente da aumentata sintesi di 1,25(OH)2D3.
La sintomatologia clinica è piuttosto pleomorfa, perché numerosi organi possono essere sede di calcificazioni metastatiche:
o SNC: letargia, depressione, psicosi, atassia, stupore e coma;
o sistema neuro-muscolare: debolezza, miopatia prossimale ed ipertono;
o sistema cardiovascolare: ipertensione, bradicardia;
o rene: calcolosi, ↓ filtrazione glomerulare, poliuria, acidosi ipercloremica, nefrocalcinosi;
o apparato gastro-enterico: nausea, vomito, stipsi, anoressia.
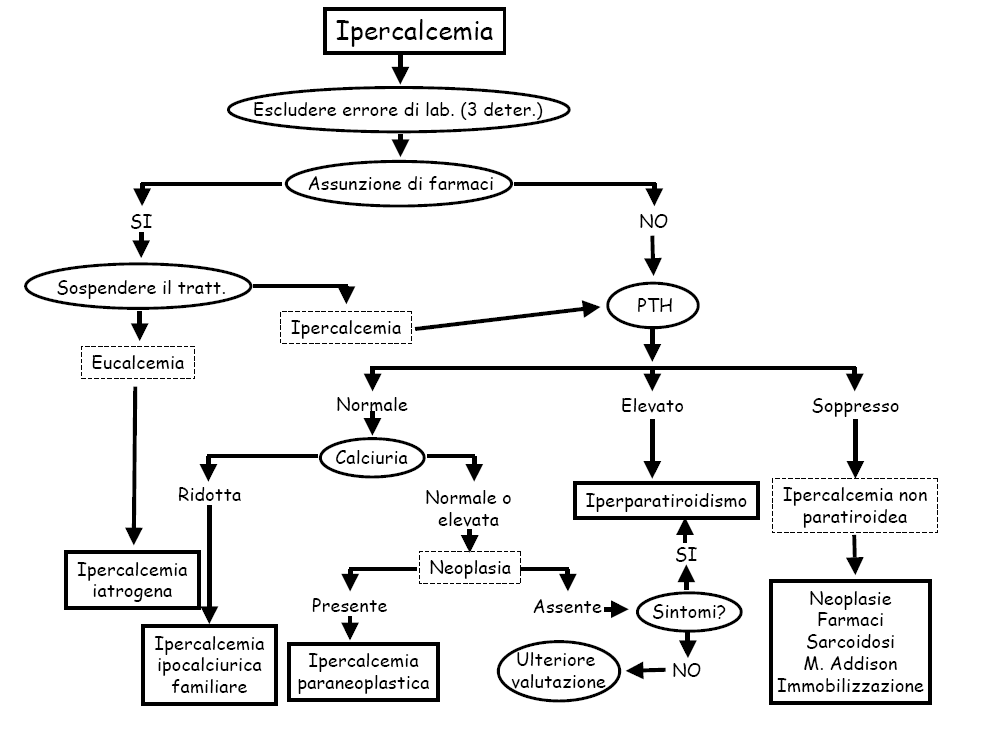
Cause di ipercalcemia
Iperparatiroidismo primario: è dovuto ad una eccessiva ed incontrollata sintesi e rilascio di PTH da parte di paratiroidi iperfunzionanti, alla quale consegue fosfaturia ed ipercalcemia (dovuta all’aumentata mobilizzazione di calcio dallo scheletro ed al maggiore riassorbimento di esso nel rene).
E’ una malattia frequente ed asintomatica (maggiore frequenza nelle donne).
Patogenesi: adenoma a carico di una sola paratiroide (80%), iperplasia che interessa tutte e quattro le paratiroidi (15%) e raramente carcinoma (1-2%).
La comparsa di un adenoma paratiroideo è un evento frequente nei pazienti affetti da almeno 3 differenti endocrinopatie familiari, a trasmissione autosomica dominante: la MEN 1, la MEN 2a e l’iperparatiroidismo isolato familiare.
Segni clinici: l’85% dei pazienti risulta asintomatica.
Forma ossea dell’iperparatiroidismo: osteite fibroso-cistica → dolore osseo e fratture patologiche. ↑ fosfatasi alcaline (↑ turnover osseo), ↑ osteoclasti, fibrosi midollare e lesioni cistiche; osteoporosi (perdita di osso corticale) → non si osserva riduzione della massa ossea;
Forma renale dell’iperparatiroidismo: calcoli di ossalato di calcio (7%), riduzione della funzione renale
Segni aspecifici: letargia, astenia, depressione, difficoltà a concentrarsi, debolezza muscolare, nausea, stipsi.
Dati di laboratorio: dosaggio della calcemia (ipercalcemia). I pazienti con iperparatiroidismo primario normocalcemico hanno spesso qualche patologia associata che impedisce lo sviluppo dell’ipercalcemia (ipovitaminosi D). Fosforemia bassa; dosaggio dei livelli plasmatici del PTH.
Terapia: il trattamento definitivo è la paratiroidectomia chirurgica.
Varianti dell’iperparatiroidismo primario:
Ipercalcemia ipocalciurica benigna familiare (FBHH): trasmissione autosomica dominante, responsabile di un’ipercalcemia asintomatica durante tutto l’arco della vita. Ipercalcemia modesta (10.5-12 mg/dL), moderata ipofosfatemia ed ipermagnesiemia, livelli di PTH normali o ↑. Caratteristica principale: ipocalciuria (inferiore a 50 mg/24h) → mutazione del recettore della cellula paratiroidea per il calcio e del recettore presente a livello del nefrone distale, dove è deputato alla regolazione dell’escrezione renale del calcio.
Sindromi MEN: l’iperparatiroidismo è una caratteristica della MEN I (trasmissione ereditaria di una mutazione con perdita di una funzione di un gene onco-soppressore, localizzato sul cromosoma 11q12-13); e della MEN IIa (mutazioni attivanti dell’oncogene RET, che codifica per un recettore tirosin-kinasico per un ligando sconosciuto).
Terapia con litio: ipercalcemia e livelli di PTH dosabili o ↑.
Terapia dell’ipercalcemia: Il primo obiettivo è quello di ripristare la funzionalità renale, in quanto l’ipercalcemia causa riduzione della filtrazione glomerulare e disidratazione.
Dopo queste prime fasi bisogna iniziare prima possibile la terapia cronica.
Farmaci utilizzati: pamidronato di sodio, bisfosfonato, che inibisce il riassorbimento osseo mediato dagli osteoclasti; calcitonona sintetica di salmone (4-8 UI/kg ogni 12h) (in associazione con il pamidronato in pazienti con ipercalcemia particolarmente grave); plicamicina (via endovenosa, dosi fino a 25µg/kg), antibiotico citotossico, tossicità epatica, renale e midollare; etidronato di sodio, nitrato di gallio (poco usati).