Antihipertensores
Fármacos de mantenimiento
· Actúan mediante la disminución del gasto cardíaco y la reducción de las resistencias periféricas de los vasos.
· Tto. inicial: entre las 4 semanas y los 3 meses.
Antihipertensores
Fármacos de mantenimiento
· Actúan mediante la disminución del gasto cardíaco y la reducción de las resistencias periféricas de los vasos.
· Tto. inicial: entre las 4 semanas y los 3 meses.
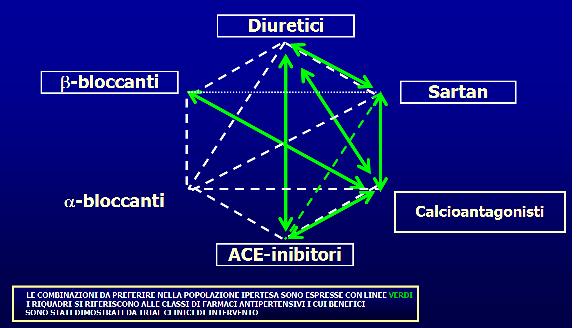
· Asociaciones más recomendadas: betabloqueante y diurético, IECA y diurético, IECA y antagonista del calcio, betabloqueante y antagonista del calcio y IECA y betabloqueante.
· HTA no controlada:
o Aumentar la dosis de la monoterapia progresivamente. No llegar a la dosis máxima.
o Sustituir el primer fármaco por otro. Aumentar la dosis de la misma forma.
o Añadir otro agente de distinto grupo del primero. Utilizar ambos a dosis más bajas, lo que evita efectos adversos.
o Añadir un tercer agente.
Diuréticos:
· Reducen el retorno venoso.
· Disminución del gasto cardíaco.
· Reducen las resistencias periféricas.
Betabloqueantes adrenérgicos
· Labetalol como antihipertensivo.
· Esmolol en crisis hipertensiva.
Alfabloqueantes
· Bloqueo de receptores simpáticos alfa: vasodilatación mixta.
· Producen hipotensión ortostática con episodios sincopales en la primera dosis, desaparecen después. Causan debilidad, cefalea, mareo y palpitaciones.
· Producen tolerancia.
Inhibidores de la enzima convertidora de la angiotensina (IECA).
· Anulan el efecto hipertensor de la angiotensina II y reducen la producción de aldosterona.
· Potentes hipertensores.
· Reducen tanto la poscarga como la precarga: en dosis bajas tto. insuficiencia cardiaca.
· Reducen la hipertrofia ventricular izquierda y mejoran los fenómenos de remodelación tras el IAM.
· Efectos adversos: urticaria, angiodema, neutropenia, agranulocitosis, hiperpotasemia e insuficiencia renal.
· Efectos secundarios: tos irritativa persistente.
· Contraindicaciones: estenosis bilateral de la arteria renal.
· Captopril en crisis hipertensiva. VO o sublingual.
· Enalapril, IV.
Bloqueantes de los receptores AT1 de angiotensina II
· Producen hipotensión progresiva y no taquicardia.
Bloqueantes de los canales de calcio o antagonistas delcalcio
· Producen vasodilatación arterial y venosa.
· Nifedipino y de segunda generación (dihidropiridinas) en la hipertensión arterial.
· Nicardipino y nifedipino en 3 dosis y 2 dosis en preparación retardada.
· Efectos adversos de las dihidropiridinas: cefalea, sofoco, edema de tobillos y taquicardia.
Vasodilatadores directos
Hidralazina
· Vasodilatación pro acción directa sobre el músculo liso.
· Efecto exclusivo sobre arteriolas.
· Produce taquicardia refleja por estimulación simpática. Se asocia a betabloqueantes.
· En crisis hipertensivas con elevaciones de tensión moderadas, hipertensión con insuficiencia renal, en la eclampsia.
· Efectos adversos: cefalea, taquicardia, náuseas, vómitos y mal sabor de boca, lupus eritematoso. Uso prolongado: retención de líquidos.
Minoxidil
· Produce una importante retención de sodio y agua, taquicardia refleja, hipertricosis.
Agonistas centrales de los receptores simpáticos alfa2
Metildopa
· Reduce la actividad simpática por acción central.
· Causa sedación, somnolencia, hipotensión ortostática y sequedad de boca, anemia hemolítica y galactorrea.
Clonidina
· Disminución de la actividad simpática
· Produce sedación y sequedad de boca.
· Si se asocia a guanetidina produce hipertensión.
· En deshabituación de pacientes drogadictos.
Antagonistas de la neurona adrenérgica periférica
Guanetidina
· Vacía los depósitos de noradrenalina en la terminación nerviosa causando vasodilatación.
· Disminuye gasto cardíaco.
· Efectos adversos: diarrea, bradicardia por efecto vagal, hipotensión, debilidad y retención de sodio y agua.
· Inversión del efecto del fármaco: fenotiazinas, antidepresivos tricíclicos, IMAos y clonidina.
Reserpina
· Vasodilatación por depleción de los depósitos de noradrenalina.
· Produce somnolencia, intensa depresión y síndrome extrapiramidal, disminuye la líbido y galactorrea.
Fármacos para el tratamiento de la crisis hipertensiva
Nitroprusiato sódico
· Vasodilatador mixto. Disminuye las resistencias periféricas y la TA.
· En perfusión continua.
· Exceso de dosis: hipotensión (desaparece a los 5 minutos de interrumpir la infusión).
· Efectos adversos: hipotensión, cefalea, sensación de sofoco.
· Toxicidad: metahemoglobinemia, delirio, trastornos mentales y espasmos musculares. Toxicidad si perfusión más de 3 dias, dosis elevadas, insuficiencia renal o hepática.
· Fotosensible.
· Sustituir solución cada 4 horas o tinte marrón.
Nitroglicerina
· Vasodilatador venoso que mejora precarga y edema pulmonar.
· IV en perfusión continua
Diazóxido
· Diurético potente en embolada en 30 segundos.
· Efecto directo sobre arteriolas.
· Produce hipotensión grave, hiperglucemia y retención de socio y agua.
Urapidilo
· Bloquea los receptores alfa1.
· Produce extrasístole, bradicardia, cefalea y opresión torácica.
Tratamiento de la crisis hipertensiva.
· Nifedipino o captopril sublingual u oral.
· Hidralazina: taquicardia.
· Labetalol.
· Urapidilo.
· Nitropursiato si elevaciones importantes.
· Nitroglicerina en perfusión
Vasodilatadores periféricos y cerebrales
· Tratar fenómenos de vasoespasmo en el curso de enfermedades arterioscleróticas.
· Producen secuestro de flujo sanguíneo de las áreas isquémicas..
· Nimodipino: vasoespasmo secundario a aneurismas cerebrales con hemorragia subaracnoidea.
· Nicardipino: vasoespasmo de la migraña.