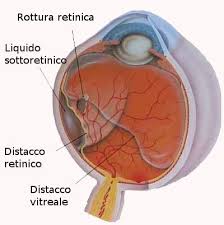
Cosa si intende per distacco di retina
Il distacco di retina è una patologia molto frequente.
Per distacco di retina si intende una separazione della retina neurosensoriale dall’epitelio pigmentato retinico, provocato dal venir meno delle forze che tengono l’epitelio sensoriale attaccato all’epitelio retinico. Questo comporta la possibilità di avere accumulo di fluido nello spazio sottoretinico, spazio virtuale che si viene a creare. Nel momento in cui si ha la rottura della retina il vitreo si trasforma in liquido e va ad insinuarsi nello spazio sottoretinico.
Gli strati della retina dal punto di vista anatomico sono 10, ma dal punto di vista pratico vengono distinti in tre strati funzionali; uno di questi strati è l’epitelio pigmentato retinico (EPR).
Osservando la retina dall’interno verso l’esterno, si nota come l’epitelio retinico sia posizionato più esternamente rispetto alla retina, a contatto con la corioide, in particolar modo con la membrana di Bruch. L’epitelio pigmentato retinico si estende per tutto l’ambito retinico che va dalla papilla all’ora serrata.
Ora serrata o retina della zona ciliata
L’ora serrata è quella struttura che separa la retina propriamente detta e la retina della zona ciliata. È costituito da un singolo strato di cellule aderenti alla membrana di Bruch ed è in rapporto con le cellule dei fotorecettori.
In realtà retina e coriode non sono in stretta aderenza tra di loro ma è come se fossero soltanto adagiate tra di loro.
Il ruolo dell’EPR è molto importante in quanto tutti i prodotti di scarto delle reazioni che avvengono a livello della retina, derivanti dalle reazioni di trasformazione dello stimolo luminoso in impulso elettrico, vengono degradati dall’EPR. Quindi partecipa sia a processi di catabolismo che all’anabolismo cellulare retinico.
I dieci strati della retina
Dal punto di vista anatomico, dall’interno verso l’esterno, i dieci strati della retina sono rappresentati da:
- membrana limitante interna, che è a contatto con il gel vitreale;
- strato delle fibre ottiche, ovvero gli assoni delle cellule gangliari che poi andranno a formare il nervo ottico;
- strato delle cellule gangliari;
- strato plessiforme interno;
- strato granulare interno;
- strato plessiforme esterno;
- strato granulare esterno;
- membrana limitante esterna;
- strato dei coni e dei bastoncelli.
- Coni e bastoncelli sono adagiati direttamente sull’epitelio pigmentato retinico.
La suddivisione della retina
Possiamo dividere la retina in tre strutture funzionali; tra queste il neuro epitelio e l’epitelio pigmentato retinico sono le due macroaree. Se la retina non è molto aderente alla corioide lo è ancora di meno all’EPR. È molto più aderente l’epitelio retinico alla corioide rispetto allo strato dei coni e bastoncelli che rappresentano l’inizio della retina neurosensoriale. Quindi nell’eventualità ci fosse una forza che dall’esterno possa agire in maniera trattiva sulla retina più facilmente andrà a separare lo strato dei coni e bastoncelli dall’epitelio pigmentato retinico rispetto all’EPR dalla corioide. Quindi quando si parla di distacco di retina in realtà si parla di una separazione di questi due strati ma non della retina dalla corioide. E’ importante ricordare che esistono delle zone a maggiore adesione. Osservando un’immagine ottenuta mediante microscopia elettronica si ha in basso la membrana di Bruch in cui decorrono i vasi della corioide, poi si ha l’EPR, lo strato dei coni e bastoncelli e poi iniziano tutta una serie di strati da cui dipartono le fibre nervose che vanno a formare il nervo ottico.
Dal punto di vista funzionale esistono dei meccanismi che sono deputati all’adesione dei due strati: questi sono principalmente rappresentati dall’effetto pompa dell’EPR e all’effetto tamponante del vitreo.
Il vitreo dall’interno spinge la retina sull’epitelio pigmentato; l’epitelio pigmentato in realtà non ha dei legami veri e propri con lo strato de coni e bastoncelli ma è il meccanismo di scambio di sostanze che fa si che questi due strati aderiscano tra di loro.
Il corpo vitreo
Il corpo vitreo è una struttura che fa parte dell’apparato diottrico quindi, come tale, ha una caratteristica fondamentale che è quella di essere trasparente, non vascolarizzato, considerato una variante dell’umor acqueo. In realtà l’unica differenza tra il vitreo e l’umor acqueo è il fatto che il vitreo ha una consistenza gelatinosa invece l’umor acqueo ha una consistenza più liquida. L’umor acqueo è inoltre un liquido dinamico in quanto viene prodotto e riassorbito, invece il vitreo è un liquido statico la cui funzione principale è di dare forma al bulbo oculare andando a riempire la cavità vitrea.
Distacco di retina come si determina
A livello della retina però esistono due zone di aderenza principali che smentisco tutto quello detto fino ad ora. Nei sistemi di aderenze e non aderenze tra l’epitelio retinico e lo strato di coni e bastoncelli, discussi fino ad ora, esistono infatti due zone di forte aderenza:
- al livello della papilla ottica
- a livello dell’ora serrata.
Quando si determina un distacco retinico si determina un danno ai fotorecettori in quanto, essendo l’epitelio pigmentato retinico deputato sia al nutrimento che all’eliminazione dei metaboliti prodotti dalla retina viene a mancare la fonte di nutrimento e la possibilità di eliminare i prodotti di scarto facendo entrare quindi i fotorecettori in una situazione di sofferenza. Questa situazione di sofferenza si trasforma in un danno di funzione.
Classificazioni del Distacco di Retina
Quando si ha un distacco di retina che interessa la periferia si ha soltanto un danno al campo visivo.
- Per campo visivo si intende la porzione dello spazio che si percepisce mantenendo lo sguardo in posizione primaria. I limiti del nostro campo visivo sono dovuti alle ossa che vanno a formare la cavità orbitaria.
Compaiono quindi i segni tipici di distacco di retina che sono rappresentate da macchie durante la visione. Importante è notare che non si ha una riduzione della acuità visiva.
- Se invece il distacco di retina è centrale questo interessa la macula. La macula è la regione deputata alla visione distinta e centrale. Interessando la macula si avrà un’alterazione dell’acuità visiva.
- Se il distacco di retina invece è totale oltre al danno in riferimento al campo visivo si avrà una riduzione della acuità visiva.
La classificazione in centrale, periferica o totale può essere facilmente effettuata eseguendo l’anamnesi in quanto il paziente riferirà difficoltà durante la visione per la presenza di “tendine o ragnatele”.
E’ importante identificare se il distacco di retina sia centrale, periferico o totale soprattutto per un motivo prognostico. Il trattamento chirurgico del distacco di retina è infatti un’emergenza oftalmologica e la buona riuscita dell’intervento è tempo dipendente; da quando si instaura un distacco di retina, prima si opera e prima si avrà un recupero funzionale, andando ad esporre quindi i fotorecettori a meno stress.
Un classificazione più moderna di questo concetto prevede una distinzione in distacchi di retina con macula on e con macula off:
- I distacchi di retina con macula on presentano la macula ancora adesa.
- I distacchi di retina con macula off sono quelli in cui la regione maculare ha perso la sua aderenza.
Distacchi di retina primitivi o secondari
I distacchi di retina possono inoltre essere classificati in primitivi o secondari.:
- Il distacco di retina primitivo: viene considerato tale quando origina da soluzioni di continuo della retina in assenza di un valido supporto vitreale, ossia la continuità della retina viene intaccata dalla formazione di lacerazioni che determineranno un accumulo di liquido sottoretinico.
- distacco di retina secondario: Viene considerato tale quando quest’ultimo è secondario all’evoluzione di un’altra patologia, che sia retinica o di pertinenza coroidea. Quindi il distacco di retina può risultare secondario ad una retinopatia diabetica proliferante in uno stato avanzato oppure a vasculiti, tumori corioidali.
Questa classificazione rispetto alla precedente fornisce già informazioni sul tipo di terapia: il distacco di retina primitivo si può direttamente operare mentre nel distacco di retina secondario è necessario trattare in primis la problematica primaria.
Approccio al paziente nei casi di Distacco di Retina
Molto importante quando ci si approccia ad un paziente con distacco di retina è raccogliere un attenta anamnesi. Le categorie di soggetti in cui è più frequente riscontrare un distacco di retina sono i pugili ed i tennisti. I tennisti inoltre possono andare incontro ad un altro problema di maggiore gravità rappresentato dalla frattura del pavimento; la pallina da tennis infatti è delle dimensioni perfette per creare un aumento di pressione all’interno della cavità orbitaria durante l’impatto. In questo caso si configura un segno oculistico molto importante rappresentato dall’enoftalmo.
Alla frattura del pavimento si possono associare la cataratta traumatica e il distacco di retina.
Bruschi aumenti della pressione arteriosa, familiarità, improvvisi cambi posturali, pregressa chirurgia oculare sono tutti elementi molto importanti che devono essere presi in considerazione nel soggetto affetto da distacco di retina.
Sintomatologia del distacco di retina
Nella valutazione della sintomatologia bisogna considerare:
- miodesopsie e fotopsie (le miodesopsie sono le mosche volanti, le fotopsie sono rappresentate invece dalla visione di flash);
- una riduzione del campo visivo;
- calo del visus parziale o totale che ci permette di capire se è un difetto macula on o macula off;
- importante è inoltre capire da quanto tempo è insorto ai fini prognostici.
Esame obbiettivo per il distacco di retina
Dal punto di vista clinico-strumentale:
- la prima cosa da valutare è il visus naturale, ossia senza gli occhiali,
- seguito dalla valutazione del visus in presenza di occhiali;
- esame biomicroscopicoossia esame con la lampada a fessura;
- tonometria,ossia la valutazione del tono oculare mediante l’utilizzo di strumenti a contatto o mediante strumenti a soffio d’aria;
- gonioscopia.
Esame del fondo oculare
L’esame del fondo oculare è dirimente per la diagnosi di distacco di retina. L’esame del fondo oculare si esegue o con la lampada a fessura che ha un potere molto elevato (di solito 90 diottrie) oppure con l’oftalmoscopia indiretta, in cui, attraverso l’utilizzo di una lente, si ha una visione del fondo oculare più ampia.
Ecografia bulbare
Dal punto di vista strumentale l’unico esame oculistico che da informazioni utili per il distacco di retina è l’ecografia bulbare. L’ecografia bulbare è l’unico esame che ci permette di vedere gli strati della retina. L’utilizzo dell’ecografia è di notevole ausilio soprattutto nei pazienti in cui c’è un opacizzazione dei mezzi diottrici in quanto l’ecografia utilizza gli ultrasuoni. Può quindi essere di grande importanza l’applicazione dell’ecografia in quei pazienti in cui l’opacizzazione dei mezzi diottrici non permette la visualizzazione del fondo oculare.
L’ecografia è l’esame gold standard per la diagnosi del distacco di retina.
Seguendo una classificazione eziopatologica i principali tipi di distacco di retina sono:
- regmatogeno,
- trazionale ,
- essudativo,
- combinate.
Distacco di retina regmatogeno
Il distacco di retina regmatogeno si verifica in seguito ad un difetto a tutto spessore della retina sensoriale che permette al fluido, derivato dal vitreo liquefatto, di guadagnare l’accesso allo spazio sotto retinico. I pazienti che più frequentemente possono andare incontro ad un distacco regmatogeno sono i miopi perché hanno una retina più sottile. Le rotture retiniche possono essere una condizione predisponente al distacco di retina in tutti i soggetti ma nei soggetti miopi c’è una frequenza maggiore.
Esistono le rotture a ferro di cavallo che sono le rotture più frequenti.
Esistono poi una serie di patologie retiniche che rientrano nelle degenerazioni retiniche che colpiscono la periferia e possono predisporre all’insorgenza di distacco di retina. Un esempio è rappresentato dalla rottura retinica gigante che coinvolge tutta la retina di un emisfero; affinché si verifichino delle rotture retiniche giganti è necessario che ci siano delle predisposizioni.
Distacco di retinico tradizionale
Nel distacco retinico trazionale è presente una sostanza ad azione trattiva sulla retina rappresentata dal vitreo. Il distacco di retina trazionale rappresenta quindi quella condizione in cui la retina neurosensoriale viene allontanata dall’epitelio pigmentato attraverso la contrazione di membrane vitreo-retiniche in assenza di una lacerazione. La principale patologia che determina un distacco di retina trazionale è rappresentata dalla retinopatia diabetica proliferante. Nella retinopatia diabetica proliferante i neo vasi vanno incontro ad un processo di fibrosi all’interno del vitreo andando a costituire dei tralci che eserciteranno una funzione di trazione.
Distacco di retina combinato
Sono poi presenti le forme combinate derivanti dalla combinazione tra la rottura e l’essudazione.
Distacco di retina essudativo
Il distacco di retina essudativo non è causato ne dà una rottura ne da una trazione ma il tutto deriva da una patologia a carico o dei vasi o della retina neurosensoriale o della corioide. In particolar modo Il fluido che fuoriesce dai vasi va ad accumularsi nello spazio sotto retinico determinandone il distacco. Le patologie che possono determinare un distacco di retina essudativo sono le vasculiti e il tumore della corioide.
Il distacco di retina essudativo è dovuto all’azione del liquido nello spazio sub-retinico, fuoriuscita di liquido più frequentemente secondaria a tumori primitivi metastatici, ad infiammazioni oculari delle pareti oppure a vasculopatie.
Dal punto di vista diagnostico è importante ricordare che nel distacco di retina essudativo non sono presenti rotture. L’insorgenza della sintomatologia è graduale ed è l’unica tipologia di distacco di retina ad avere questa caratteristica. Inoltre il liquido varia in base alla posizione assunta dal paziente. E’ importante ricordare che in questa tipologia non vi è la sintomatologia ascrivibile a problematiche del vitreo ossia le miodesopsie ed i fosfeni.
Tra i tumori primitivi più frequentemente responsabili del distacco di retina essudativo troviamo il melanoma coroidale maligno.
I tumori metastatici più frequentemente responsabili di un distacco di retina essudativo sono i carcinomi mammari e i carcinomi polmonari.
Tra le cause di distacco di retina essudativo ritroviamo le infiammazioni oculari delle pareti ossia meningiti e reazioni infiammatorie croniche non granulomatose.
Tra le vasculopatie ritroviamo l’ipertensione maligna.
La caratteristica del distacco di retina essudativo è che, non essendo una patologia prettamente oculare ma sistemica, vi è la possibilità che l’interessamento del distacco di retina sia binoculare e asincrona. Caratteristica del distacco di retina essudativo è inoltre l’interessamento della papilla e la sintomatologia secondaria o associata alla patologia di base.
Retinopatia intensiva maligna
Nei pazienti in cui vi è una retinopatia ipertensiva maligna si riscontra spesso un’ipertensione arteriosa mal controllata. In concomitanza ad un picco ipertensivo, che si manifesta con edema della papilla, si ha un coinvolgimento dei capillari con un restringimento dei vasi ed un aumento della tortuosità. Spesso l’ipertensione arteriosa viene diagnosticata dall’oculista in quanto, essendo una patologia che interessa i capillari ed essendo la retina una struttura accessibile dall’esterno è possibile visualizzarne i capillari. Nei pazienti con retinopatia ipertensiva maligna è caratteristico il riscontro dei segni di incrocio artero-venosi in cui le arterie, all’interno delle quali vige una pressione molto elevata, vanno a schiacciare i vasi venosi che sono più congesti e vanno quindi incontro a deformazione con la creazione di strutture a salsicciotto. I segni di incrocio artero-venosi sono patognomonici di retinopatia ipertensiva maligna.
Distacco della retina- diagnosi strumentale
La diagnosi strumentale delle patologie vascolari retiniche viene effettuata con la retinografia (Il retinografo è uno strumento che effettua delle fotografie della retina) oppure con la fluoroangiografia.
La fluoroangiografia è il gold standard per tutte le patologie vascolari della retina, si effettua mediante l’iniezione di un mezzo di contrasto attraverso l’arteria brachiale. Il mezzo di contrasto utilizzato in condizioni normali è la fluoresceina che viene iniettata a tempo zero e monitorata al livello del fondo oculare mediante l’esecuzione di scatti fotografici con colorazione dei vasi retinici. Si valuta una prima fase che è rappresentata dalla fase arteriosa, seguita da una fase di scambio e infine una fase venosa.
Oltre alla fluoresceina si può utilizzare un altro mezzo di contrasto che è l’indocianina. L’indocianina rispetto alla fluoresceina ha la caratteristica di non colorare i vasi retinici ma i vasi corioidei. Quindi in determinati tipi di patologie si sceglie il tipo di colorante in base al dubbio diagnostico che si ha.
Distacco di retina trazionato
Il distacco di retina trazionato è generato da briglie di tessuto vascolare formate all’interno della cavità vitreale che esercitano una forza centrifuga sulla retina, forza capace di scollarla senza rotture retiniche. Le cause di distacco di retina trazionale sono:
- la retinopatia diabetica proliferativa,
- la retinopatia del prematuro,
- traumi oculari perforanti,
- successivo distacco di retina regmatogeno trascurato o dovuto ad un insuccesso della terapia chirurgica.
Retinopatia del prematuro
La retinopatia del prematuro caratterizza alcuni bambini nati prematuri. Al momento della nascita la retina non si è completamente sviluppata e nel corso della crescita i vasi sanguigni che portano il sangue alla retina possono andare incontro ad uno sviluppo anormale. Questa crescita anormale dei vasi sanguigni nel bambino prematuro prende il nome di ROP. All’ oftalmoscopia indiretta(con la sorgente di luce alla testa del medico) sarà possibile osservare la presenza di vasi anomali con forma e andamento alterati.
Risulta quindi di notevole importanza effettuare degli screening nei neonati prematuri al fine di individuare precocemente segni di ROP e monitorarne quindi l’ evoluzione. Secondo uno studio è importante seguire tutti i nati per valutare la presenza della ROP soprattutto considerando un peso inferiore a 1500 grammi ed una età gestazionale inferiore a 32 settimane; questi sono i due parametri che indirizzano il nato prematuro alla sorveglianza per la ROP.
Esistono vari tipi di classificazioni ed una di queste considera i segni oftalmoscopici: negli stadi avanzati si verifica una proliferazione dei vasi sanguigni all’interno del vitreo, causa questa dell’attrazione che si esercita a partire dal vitreo sulla retina; in seguito tali vasi vanno incontro a processi di fibrosi e si verificano tutti quegli eventi che si trovano anche nella retinopatia diabetica. Ed è proprio nella fase finale della retinopatia del prematuro che si verifica il distacco di retina di tipo tradizionale. Nell’ultima fase vi è poi una fibrosi vitreo-retinica.
Retinopatia diabetica proliferante
Nella retinopatia diabetica proliferante si generano nuovi vasi che vanno incontro ad un processo di fibrosi. I tralci fibrosi agiscono sulla retina determinando questi distacchi.
Nella terapia della retinopatia diabetica rientra il controllo della glicemia finalizzato appunto al controllo dell’insorgenza di tali evoluzioni.
Il distacco di retina regmatogeno è una rottura della retina causato dal distacco vitreale. Il liquido vitreale, attraverso la rottura, produce il distacco della retro-retina.
Distacco posteriore del vitreo
E’ importante fare diagnosi differenziale tra distacco di retina regmatogeno e distacco posteriore del vitreo. Il distacco posteriore del vitreo è caratterizzato dal distacco del vitreo nella zona posteriore e può manifestarsi con una sintomatologia che è tipica del distacco di retina ma legata alla componente vitreale quali le miodesopsie e le fotopsie. Il distacco posteriore di vitreo di per sè non è un distacco di retina ma rappresenta una condizione di predisposizione al distacco di retina.
Degenerazione retinica con fori
Esistono altre lesioni predisponenti quali la degenerazione retinica con fori. Nella zona periferica della retina quest’ultima assume un colore biancastro che prende il nome di degenerazione al lattice. All’interno di questa degenerazione al lattice è possibile trovare una miriade di piccoli forellini che, in condizioni normali, non determinano alcun problema ma rappresentano una condizione predisponente al distacco di retina. Da ciò è facile intuire come non tutte queste lesioni debbano essere trattate. Un esempio di trattamento delle lesioni predisponenti è rappresentato dalla laserterapia, metodica attraverso la quale si va a bruciare la retina e ad evitare che queste lesioni si ingrandiscano.
Il distacco posteriore del vitreo compare nel 50% dei soggetti tra i 40 e gli 80 anni ma soltanto un 10 % di questi individui sviluppa rotture retiniche, distacco di retina o emovitreo.
Le condizioni che possono determinare l’insorgenza di emovitreo sono principalmente rappresentate dalla retinopatia diabetica.
La conseguenza del distacco di retina è una riduzione della vista. I pazienti descrivono la visione di lampi di luce, la comparsa di mosche volanti soprattutto guardando una parete bianca oppure guardando il cielo.
Distacco della retina – terapia
Dal punto di vista terapeutico è importante capire la tipologia di distacco di retina perché cambia il tipo di approccio. Se il distacco di retina è dovuto ad una rottura la terapia cambia completamente. La terapia prevede in una prima fase l’utilizzo del laser in quelle lesioni che possono predisporre all’insorgenza. Alternativa al laser è il criotrattamento che, mediante una sonda, va a congelare la retina.
La terapia chirurgica viene suddivisa in due branche:
- chirurgia ab esterno: La chirurgia sclerale ab esterno è quel tipo di chirurgia che si utilizza nei distacchi con rottura: non si entra dentro l’occhio ma si scolla la congiuntiva e si effettua il cerchiaggio ottenendo così l’aumento dell’effetto tamponante del vitreo. Intorno alla sclera, sotto l’inserzione dei muscoli extraoculari, si fa passare una fascetta di silicone;
- chirurgia ab interno: all’interno della sfera, rappresentata dal bulbo oculare, stringendo le fascette, si va a determinare un aumento della pressione creando così un aumento dell’effetto tamponante della sclera.
Tale chirurgia può essere inoltre definita chirurgia episclerale facendo riferimento a quella ab esterno e chirurgia vitreale quella ab interno.
Al cerchiaggio si può aggiungere un tampone o piombaggio rappresentato da striscette di silicone posizionate nel punto di rottura. Questo tipo di intervento si può completare con un’altra procedura ovvero la puntura evacuativa, puntura tramite la sclera per la fuoriuscita del liquido.
Nel distacco di retina trazionale o dovuto a patologie del vitreo che determina una trazione dall’interno del vitreo, come può essere l’emovitreo e la retinopatia diabetica proliferativa molto avanzata , si va ad effettuare la vitrectomia.
La Vitrectomia
La vitrectomia prevede che con delle sonde si entri a livello dell’ora serrata eseguendo tre fori: in un foro si mette il canale che porta della fisiologica nell’occhio, un altro foro è destinato alla sonda che illumina e l’ultimo per il vitrectomo, una pinza rotante che va a tagliare il vitreo. Si toglie tutto il contenuto della camera vitrea e si svuota; una volta svuotato si aggiungono dei sostituti vitreali, i cosiddetti mezzi tamponanti.
Esistono due tipi di mezzi tamponanti, la scelta tra i due dipende dalla sede del distacco:
- gassosi: se il distacco è superiore
- liquidi: se i distacchi sono inferiori
Negli ultimi anni è raro che venga utilizzata soltanto la chirurgia episclerale ma si tende ad utilizzare una combinazione delle due tecniche. Nella maggior parte dei casi dei distacchi di retina è l’azione del vitreo a determinarne il distacco; l’unico problema è che la vecchia scuola di pensiero prevedeva il mantenimento del vitreo inalterato per più tempo possibile mentre la chirurgia moderna è più rapida e più reattiva. Nella chirurgia moderna anche la presenza di miodesopsie può portare alla chirurgia. Ma l’intervento di distacco di retina non è esente da recidiva. Se la recidiva si ha in un soggetto operato ab esterno si può eseguire un intervento successivo con vitrectomia. Ma nel caso opposto la possibilità d’azione in seguito a recidiva è o cambiare il mezzo tamponante o l’ausilio di un mezzo tamponante molto pesante quale l’olio di silicone che fa aderire la retina ma deve essere sostituito dopo sei mesi perché tossico per la retina.
La chirurgia del distacco di retina è molto difficile e non ha alti tassi di successo, la maggior parte delle volte il recupero non è totale ma parziale. Ma la chirurgia del distacco di retina rappresenta una della più splendide evoluzioni della chirurgia sul corpo umano anche per quanto riguarda l’impatto che ha sulla psicologia del paziente. Basti pensare al pz che improvvisamente subisce una riduzione della vista con la comparsa di una tendina davanti agli occhi (spesso i pazienti con condizioni predisponenti non sanno di poter essere esposti a tale eventualità, tranne i pazienti con miopia molto avanzati) e che al termine dell’intervento riprendono a vedere.
Terapie collegate alla vitectromia
Alla vitrectomia di solito si associa la laserterapia e la crioterapia: dopo aver tolto il vitreo le zone di retina che si sono staccate vengono fatte aderire mediante la creazione di aderenze tramite una cicatrice indotta.