Anatomia dell’apparato genitale maschile
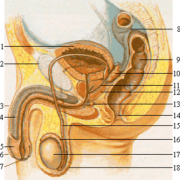
L’anatomia dell’apparato genitale maschile risulta così strutturata:
- testicoli,
- epididimo,
- dotti deferenti,
- prostata,
- uretra,
- uretere.
Interno testicolo:
-
- lobuli con tubuli seminiferi contorti,
- maturazione spermatozoi.
Tessuto interstiziale:
- cellule Leydig,
- steroidogenesi.
- Testosterone e di – idro – testosterone.
Com’è fatto l’apparato genitale maschile
Tubuli contorti confluiscono nella Rete testis che da origine ad altri condottini meno convoluti che danno origine all’epididimo, cono vascoloso dell’epididimo da cui origina il dotto deferente.
Questi due dotti deferenti ricevono il contributo secretorio delle vescichette seminali e successivamente confluiscono nell’uretra prostatica, quindi anche la prostata è importante per la sua attività secretoria; accanto all’apparato riproduttivo maschile abbiamo una serie di ghiandole sessuali accessorie che sono le vescichette seminali e la prostata che sono importanti per la loro attività secretoria.
Apparato genitale maschile – il percorso del gamete
Il gamete maschile che origina dai tubuli seminiferi contenuti all’interno del parenchima testicolare deve percorrere tutto questo tratto e quando giungono a maturazione fuoriescono tramite l’epididimo, giungono tramite i dotti deferenti alla prostata ma prima di giungere all’uretra prostatica si arricchiscono e prendono il contributo delle vescicole seminali e della secrezione prostatica, infine in gamete fuoriesce tramite l’uretra e l’uretere.
Apparato genitale maschile – itesticoli e le sacche scrotali
Testicoli nelle sacche scrotali, la discesa dei testicoli avviene prima della nascita, se non avviene deve essere sollecitata anche da manovre perché se permangono subiscono alterazioni della funzione riproduttiva perché gli spermatozoi non sopportano le temperature addominali.
Dai testicoli partono i dotti deferenti, ghiandole annesse: prostata, vescichette seminali, ghiandole del cuperg; partono dal testicoli i dotti deferenti che seguono negli ureteri che sboccano nella uretra prostatica che è la via di deflusso dell’urina e del gamete maschile. I testicoli avvolti nella sacca scrotale sono rivestiti da due tonache, una tonaca albuginea a diretto contatto con il parenchima testicolare e un sacco vaginale più esterno.
Se facciamo una sezione del testicolo abbiamo la presenza di alcuni lobuli in cui sono presenti i tubuli seminiferi che contengono il gamete maschile. Nei tubuli seminiferi avviene la maturazione del gamete maschile e qui troviamo un tessuto che è il tessuto interstiziale costituito dalle cellule di Leydig che producono steroidi.
Apparato genitale maschile – le due componenti cellulari
Quindi abbiamo due componenti cellulari, una componente tubulare deputata a far maturare il gamete maschile ed una componente interstiziale delle cellule del Leydig dove avviene la steroidogenesi ossia la produzione del testosterone. Se facciamo un ingrandimento di questi tubuli vediamo che sono molto convoluti e al loro interno avviene la maturazione del gamete maschile.
Questi tubuli che hanno un percorso molto contorto confluiscono poi in dei tubuli retti e confluiscono a formare una rete che prende il nome di rete testis dalla quale partono tutta una serie di tubuli efferenti che confluiscono a formare il cono vascolare dell’epididimo che sarebbe quest’unico vaso più consistente ed è una ghiandola importantissima che sormonta la parte superiore del testicolo ed è formata da una testa superiore, un corpo centrale e poi da una coda.
Apparato genitale maschile – i dotti deferenti
Proprio dalla coda dell’epididimo fuoriesce un unico dotto, il dotto deferente, che sarebbe quello che a sinistra e a destra proviene dai due epididimi, questi due dotti deferenti attraversano la prostata e confluiscono nell’uretra prostatica quindi nell’uretra. Le cellule germinali maschili che provengono dal testicolo prodotte a livello del tubulo seminifero fanno tutto questo percorso, passano nella rete testis, passano nei dotti deferenti, nell’uretra prostatica e poi nell’uretra.
Facendo una sezione trasversale del testicolo nel parenchima testicolare vediamo i vari lobuli, i tubuli seminiferi, l’epididimo, il cono vascoloso che fuoriesce poi con il deferente. Vediamo all’interno di questa struttura tubulare il gamete maschile, prima cellule non mature, man mano che passiamo dalla parte periferica verso la parte più luminale troviamo il gamete maschile che segue tutte le tappe della spermatogenesi per dare origine ad un gamete costituito dalla testa e dal flagello che uscirà poi dal testicolo seguendo l’epididimo e andando a confluire nei vasi deferenti.
All’interno del tubulo seminifero non sono presenti solo i gameti, la parte più periferica costituita dagli spermatogoni che sono cellule ancora immature precursori degli spermatozoi. Nel compartimento tubulare sono presenti anche delle cellule del Sertoli che sono cellule somatiche presenti all’interno del tubulo seminifero, molto importanti perché danno nutrimento e trofismo alle cellule germinali. All’interno del citosol delle cellule del Sertoli sono annidati gli spermatogoni e anche gli spermatozoi.
Apparato genitale maschile – cellule del Sertoli
Queste cellule (del Sertoli) sono strettamente connesse le une con le altre tramite delle giunzioni strette e costituiscono una sorta di scudo protettivo per il gamete maschile ed è come se dividessero il tubulo seminifero in una componente più interna ed in una componente più esterna in modo tale che se ci sono dei cambiamenti ionici o metabolici questi prima si ripercuotono eventualmente sulle cellule del Sertoli e poi sui gameti.
Fuori dal compartimento tubulare troviamo i vasi sanguigni e le cellule del Leydig dette anche cellule interstiziali dove avviene la steroidogenesi ossia la produzione di testosterone. È importante affinché si abbia una corretta maturazione del gamete maschile una corretta steroidogenesi; la maturazione dei gameti è un processo androgeno dipendente.
Nel citoplasma delle cellule del Sertoli troviamo i gameti nelle diverse fasi di maturazione: gli spermatogoni, cellule immature che devono dividersi prima mitoticamente, dagli spermatogoni di tipo A che sono meno differenziati si originano gli spermatogoni B dai quali avranno origine poi gli spermatociti di primo ordine e di secondo ordine. La cellule del Sertoli divide il tubulo in un compartimento più interno ed uno più esterno a proteggere il gamete maschile. Le ghiandole epididimo, prostata e vescicole seminali, sintetizzano delle sostanze importanti nel dare nutrimento al gamete maschile:
Apparato genitale maschile – Epididimo
- Carnitina,
- acetil carnitina,
- inositolo,
- acido glutammico,
- enzimi proteolitici
- glicosidasi che degradano gli spermatozoi invecchiati o danneggiati.
Apparato genitale maschile – Prostata
- Acido citrico,
- zinco,
- magnesio,
- (PAP) fosfatasi acida prostatica,
- (BAP) antigene prostatico specifico che sono marker di tumore prostatico ma anche di ipertrofia prostatica.
Apparato genitale maschile – Vescichette seminali
- fruttosio,
- prostaglandine,
- prolattina.
Il gamete maschile è distribuito nel plasma testicolare costituito da una componente organica e una inorganica:
- Componente inorganica: ioni sodio, potassio, cloro, magnesio, calcio.
- Componente organica: urea, inositolo, sorbitolo.
La spermatogenesi
La spermatogenesi è un processo che implica mediamente 64 – 70 giorni per completarsi. Gli spermatogoni vanno incontro a tutta una serie di divisioni mitotiche dando origine agli spermatogoni B a partire dagli spermatogoni A (cellule diploidi): dagli spermatogoni B si originano gli spermatociti che subiscono delle modificazioni a livello del nucleo e i cromosomi formano delle tetradi, arriviamo alla formazione dello spermatocita primario che subisce la prima divisione meiotica per dare origine a spermatociti secondari che subiscono una seconda divisione meiotica dando origine a 4 spermatidi (da 2 spermatociti) che non sono ancora maturi del tutto, non hanno flagello, devono subire modificazioni morfologiche per dare origine agli spermatozoi, queste modificazioni fisiche vanno sotto il nome di spermiogenesi.
L’ ormone di – idro – testosterone
L’ormone di – idro – testosterone probabilmente contribuisce nel conferire una maggiore motilità agli spermatozoi; questo ormone infatti è prodotto a livello dell’epididimo.
Come avviene la spermatogenesi
La spermatogenesi avviene a livello dei tubuli seminiferi. Questo processo è guidato dall’FSH. L’FSH che arriva alla gonade tramite i vasi sanguigni. Nelle cellule interstiziali del Leydig avviene la sintesi di testosterone. Cellule del leydig all’esterno del tubulo e cellule del Sertoli all’interno scambiano messaggi paracrini quindi i loro secreti si influenzano vicendevolmente. La cellule del Leydig produce testosterone che diffonde a livello sertoliano dove avvia la spermatogenesi. L’FSH è importante nel guidare una corretta spermatogenesi perché la cellule del Sertoli produce sotto l’influenza dell’FSH 3 importanti proteine:
- inibina: è una proteina che inibisce il rilascio di FSH da parte dell’ipofisi; inoltre è un etero dimero costituito da una catena alfa e una beta e ne esistono due tipo:
- l’inibina A: catena alfa più la beta A;
- inibina B, catena alfa più la beta B.
- transferrina: lega ferro, che è un elemento importante per spermatogoni, e spermatociti;
- abp (androgen binding protein). l’ABP è una proteina che serve a legare il testosterone che diffonde dalla cellula dal Leydig verso la cellula del Sertoli e lo mantiene nel compartimento del tubulo per guidare la spermatogenesi.
