Follicolo: come si comporta
Vediamo il follicolo che scoppia e rilascia l’oocita e liquido follicolare di cui era riempito l’antro. La spiralizzazione delle arterie raggiunge il livello massimo durante questa fase e aumenta man mano che il
follicolo matura, e una parte del liquido follicolare deriva da questa circolazione ematica.
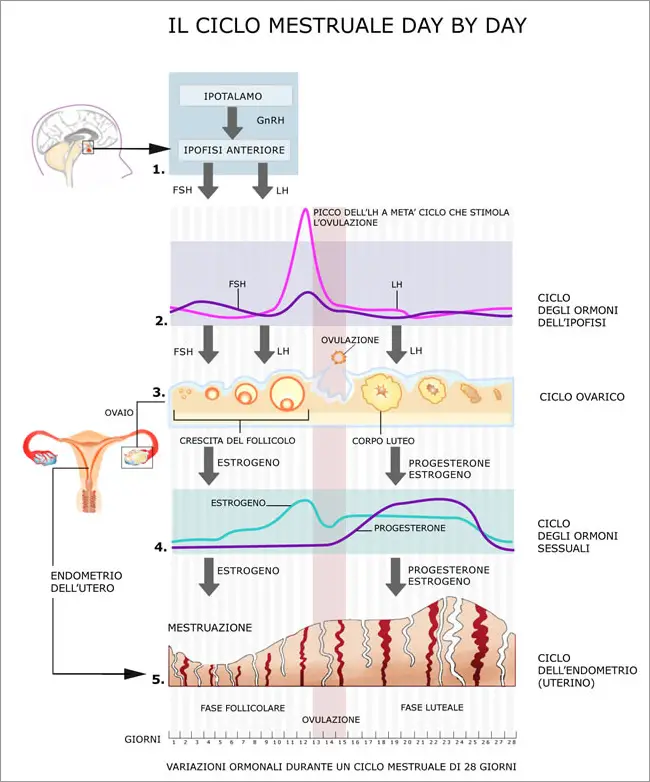
Al momento dell’ovulazione le cellule della granulosa diventano cellule del corpo luteo che iniziano a sintetizzare progesterone. Il ciclo riproduttivo della donna dura 28-30 giorni, al 14 giorno abbiamo l’ovulazione e possiamo distinguere due fasi:
• Pre – ovulatoria o follicolare (controllo dell’ FSH)
• Post – ovulatoria o luteinica (controllo dell’LH)
in ascissa troviamo i giorni del ciclo, sulle ordinate le concentrazioni ormonali (LH, FSH, estradiolo, progesterone).
Fase pre-ovulatoria o follicolare
La fase follicolare inizia con il rilascio da parte dell’ipofisi dell’FSH, aumenta, viene man mano rilasciata in maggiore quantità e inizia a far accrescere il follicolo; ricordiamo sempre che fino al follicolo preantrale la maturazione è indipendente dalle gonadotropine. L’FSH è importante per le cellule della granulosa che sono le cellule target: su queste cellule induce la mitosi, provocando indirettamente un aumento di produzione ormonale, infatti questa gonadotropina fa acquisire la capacità di aromatizzare androgeni in estrogeni. Le cellule della granulosa esprimono recettori di membrana per l’FSH che è un ormone proteico.
L’enzima aromatasi converte androgeni come l’androstenedione e il testosterone in estradiolo. L’FSH è in grado di aumentare l’espressione dei propri recettori sulle cellule della granulosa oltre ad aumentare la proliferazione delle stesse cellule della granulosa.
Anche le cellule della teca possono produrre estrogeni. Vediamo dal grafico che man mano che aumenta l’FSH aumenta anche la concentrazione di estradiolo e quando l’estradiolo è a basse concentrazioni è in grado di potenziare l’effetto dell’FSH. A metà ciclo, intorno alla 7 o 8 giornata l’FSH inizia a diminuire e questa diminuzione è indotta dall’estradiolo, quindi l’estradiolo a basse concentrazioni potenzia l’FSH ma quando le concentrazioni di estradiolo iniziano ad aumentare notevolmente agisce in modo duplice, feedback negativo sul rilascio dell’FSH e feedback positivo sul rilascio dell’LH che infatti vediamo che man mano che aumenta l’estradiolo aumenta anche l’LH.
Follicolo ovarico
Il follicolo che va incontro al processo ovulatorio è il follicolo dominante; i meccanismi molecolari che governano la dominanza follicolare non sono ben conosciuti, ma sicuramente il follicolo dominante è quello che fra tutti si è accresciuto maggiormente e al suo interno devono essere presenti all’incirca 50 milioni di cellule della granulosa.
Questo follicolo può andare incontro ad ovulazione anche quando le concentrazioni di FSH circolanti cadono infatti nella fase pre – ovulatoria le concentrazioni di FSH cadono ma siccome ci sono molte cellule della granulosa viene prodotta un’ adeguata quantità di estrogeni anche se non c’è abbastanza FSH circolante. L’estradiolo deve raggiungere e superare un valore soglia (200 pg\ml) per garantire l’ovulazione.
L’estradiolo mentre inibisce l’FSH induce il rilascio dell’LH e la sua concentrazione aumenta fino a raggiungere un picco che precede la rottura del follicolo di 10-12 ore mentre il picco estrogenico precede l’ovulazione di 24-30 ore.
L’LH penetra all’interno del follicolo rotto ed induce il cambiamento morfologico delle cellule della granulosa che si chiameranno cellule luteiniche che iniziano a sintetizzare progesterone, infatti l’impennata secretoria del progesterone nella fase luteinica è garantita dalle cellule della granulosa. Queste cellule devono avere recettori dell’LH che iniziano a comparire quando queste si moltiplicano ed è l’FSH che induce l’espressione dei recettori dell’LH. Quindi l’FSH ha una duplice funzione, quella di indurre l’espressione dei recettori dell’FSH e dell’LH sulle cellule della granulosa. È facile capire come squilibri ormonali possono causare alterazioni della funzione ovarica, ad esempio se non c’è una buona fase follicolare, se non c’è un buon equilibrio ormonale questi follicolo non maturano perché non vengono espressi i recettori.
Fase post-ovulatoria o luteinica
La fase post ovulatoria vede il rilascio e la sintesi del progesterone che viene mantenuto dal corpo luteo. Alla fine della fase, 26 giorni circa, vediamo che tutti gli ormoni calano, le arterie spiraliformi regrediscono e anche il nutrimento delle cellule endometriali viene meno e queste si sfaldano dando luogo al fenomeno emorragico tipico della mestruazione.
Anche fornendo progesterone esogeno per via orale le cellule luteiniche non sono più in grado di recepirlo e dare nutrimento alle cellule uterine quindi il periodo luteinico non si può espandere e si avrà comunque il fenomeno emorragico.
Vediamo l’azione dell’LH a livello del follicolo ovarico. L’LH diffonde nel follicolo ovarico e tramite i recettori di membrana va ad attivare l’adenilato ciclasi che produce cAMP che a livello di queste cellule della granulosa inibisce l’inibitore della maturazione dell’oocita (OMI) che mantiene l’oocita bloccato nella profase I della meiosi I. Se l’OMI viene meno l’oocita completa la meiosi I e da origine a l’oocita secondario e al primo corpuscolo polare.
Seconda divisione meiotica
Se l’oocita viene fecondato va incontro alla seconda divisione meiotica. Inoltre l’LH va ad agire sull’LI ovvero inibitore della luteinizzazione che impedisce alle cellule della granulosa di diventare cellule luteiniche, quindi quando l’LH diffonde nella cellule questo inibitore viene inibito dall’cAMP. L’LH agisce anche aumentando la produzione di progesterone e sotto l’influenza dell’LH vengono garantite alcune attività enzimatiche quali la collage nasi, la relaxina, la plasmina, che sono enzimi che agiscono sulle cellule, in particolare sulla componente della muscolatura liscia per facilitare la distensione e poi l’apertura del follicolo ovarico.
Il follicolo quindi si apre e libera l’oocita che può andare incontro alla seconda divisione meiotica in seguito a fecondazione; in questo caso il corpo luteo continua a sintetizzare progesterone fino alla 9 settimana di gestazione, dalla 9 in poi il corpo luteo regredisce e la secrezione di progesterone ed estrogeni massiva viene garantita dalla placenta sotto l’influenza della gonadotropina corionica placentare che è molto simile all’LH.