• Gh, ormone della crescita
• Prl, prolattina
• Tireotropina
• Gonadotropine, ormone follicolo stimolante (FSH) e luteinizzante (LH)
• Adrenocorticotropina
La parte intermedia dell’ipofisi secerne l’ormone melanociti-stimolante.
Neuroipofisi
Non ha attività secretoria ma attività di deposito: a livello della neuroipofisi arrivano i terminali nervosi che provengono dal nucleo sopraottico e ventricolare che sintetizzano l’ossitocina e la vasopressina (ADH), questi ormoni quindi giungono alla neuroipofisi e vengono rilasciati, ma non è la neuroipofisi a produrli.
Ormone antidiuretico (ADH o vasopressina): controlla la quantità di acqua che eliminiamo con le urine.
Ossitocina: agisce sulla muscolatura liscia dell’utero e dell’epitelio mammario che si contraggono in seguito alla stimolazione, riveste quindi un ruolo molto importante durante il parto causando contrazioni uterine e dilatazione (somministrazione ossitocina).
Lattazione: aumenta l’ossitocina circolante che (grazie alla suzione), viene rilasciata dalla prolattina e insieme all’ossitocina facilità la contrazione delle cellule mammarie con rilascio di latte (colostro). Aumentano il numero di recettori per l’ossitocina nel seno e nell’utero.
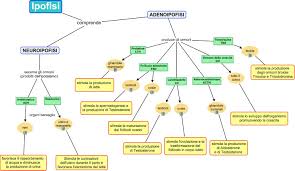
Ormoni adenoipofisi
ISTOLOGIA. Diversi tipi di cellule che secernono tropine ipofisarie:
• Somatotrope: ormone somatotropo o gh, agisce sul soma
• Gonadotrope: fsh e lh
• Tireotrope: tsh
• Corticotrope: acth
• Zona melanotropa: parte intermedia
Tutti questi ormoni vengono controllati dall’ipotalamo tramite dei fattori ipotalamici:
• Dopamina (PIH) e prh: inibizione e rilascio della prolattina nella mammella
• TRH controlla il TSH che controlla la sintesi e il rilascio degli ormoni tiroidei
• CRH, ormone stimolante l’ACTH (ormone adrenocorticotropo) stimola il rilascio di cortisolo dal parte della corticale del surrene
• GHIH controllo negativo sul GH; GHRH controllo positivo sul GH; il gh controlla la crescita somatica, fegato, tessuto scheletrico, a livello epatico viene rilasciato il fattore di crescita insulino simile (IGFs)
• GNRH: ormone rilasciante gonadotropine FSH e LH; stimolano le cellule endocrine delle gonadi maschili a rilasciare androgeni, femminili a rilasciare estrogeni e progesterone.
Ormone della crescita
L’ormone della crescita GH è l’unico ad avere a livello ipotalamico un duplice controllo, positivo da parte del GHRH e negativo da parte del GHIH. L’ormone inibente è anche noto come somatostatina.
Il GH rilasciato dall’adenoipofisi controlla la crescita somatica e la sua massima espressione si ha durante la pubertà, età in cui sinergizza con androgeni ed estrogeni per garantire una corretta crescita corporea, proporzioni delle varie parti del corpo, viene chiamato anche ormone somatotropo;
i tessuti bersaglio del GH sono gli organi come fegato muscolo ecc. e a livello del fegato l’ormone della crescita induce la produzione degli ormoni della crescita insulino simili IGFs meglio conosciuti anche come somatomedine che contribuiscono alla crescita corporea e dei tessuti agendo in sintonia con il GH.
FSH (Ormone Follicolo Stimolante)
(Ormone Follicolo Stimolante)
L’FSH e’ una glicoproteina consistente di 2 subunità (alfa e beta). La subunità beta e’ quella che conferisce la specie-specificità all’ormone. L’FSH induce nei due sessi la maturazione delle cellule germinali senza nessun effetto sulla steroidogenesi.
Nell’uomo l’aumento e’ dovuto ad ipogonadismo primitivo con cariotipo normale (da castrazione, postorchitico, da irradiazione, agenesia testicolare, aplasia germinale) e con cariotipo anormale (sindrome di Klinefelter, sindrome di Turner maschile). E’ diminuito nell’ipogonadismo ipotalamo-ipofisario.
Nella donna e’ aumentato per insufficienza ovarica primitiva congenita (sindrome di Turner, sindrome di Morris) e acquisita (cisti, malattia policistica, neoplasie, irradiazione). E’ diminuito nell’insufficienza ovarica secondaria a malattie ipofisarie, alterazioni neuroipotalamiche e malattie sistemiche.
La somministrazione di androgeni ed estrogeni determina una diminuzione dei livelli di FSH. In caso di disordini mestruali trattati con estro-progestinici e’ consigliabile eseguire il monitoraggio mensile dell’FSH, dopo interruzione, il mese successivo al primo flusso spontaneo.
Tutti i farmaci che possono interferire con i livelli di FSH debbono essere sospesi 48 ore prima del test.
Esami collegati: LH, 17-beta-Estradiolo, Progesterone, Prolattina, Testosterone, Deas, Androstenedione, DHT.
La prolattina
La prolattina è un ormone che viene rilasciato dall’adenoipofisi, il tessuto target è l’epitelio mammario, le sue concentrazioni aumentano durante la pubertà e nel periodo della gravidanza, al termine del quale favorisce la lattazione, la produzione di latte grazie anche allo stimolo della suzione.
Ciò avviene solo al termine della gravidanza perché l’azione della prolattina viene contrastata dagli estrogeni, durante la gravidanza da parte della placenta si ha una grossa produzione di estrogeni che cala al parto quando la placenta viene espulsa, in questo momento la prolattina quindi è libera di agire.
Per la prolattina non esistono fattori di rilascio da parte dell’ipotalamo, fattori indicati come fattori di rilascio che potrebbero agire come tali sono ad esempio (PRH) il progesterone e l’insulina. Fattori inibenti invece esistono, uno di questi è la dopamina (PIH) che inibisce la produzione di prolattina.


 (Ormone Follicolo Stimolante)
(Ormone Follicolo Stimolante)