I trapianti di cornea vengono definiti cheratoplastiche.
Ne distinguiamo 2 tipi:
– Lamellari
– A tutto spessore (perforanti)
Le cheratoplastiche lamellari si dividono a loro volta in:
– Cheratoplastiche lamellari anteriori, che interessano l’epitelio e lo stroma
I trapianti di cornea vengono definiti cheratoplastiche.
Ne distinguiamo 2 tipi:
– Lamellari
– A tutto spessore (perforanti)
Le cheratoplastiche lamellari si dividono a loro volta in:
– Cheratoplastiche lamellari anteriori, che interessano l’epitelio e lo stroma
– Cheratoplastiche lamellari posteriori, che invece interessano l’endotelio.
La differenza tra la cheratoplastica lamellare e la cheratoplastica perforante sta nel fatto che quella lamellare anteriore a un minore rischio di rigetto, perché si preserva l’endotelio, che è la struttura che può maggiormente causare rigetto.
Le cornee vengono ovviamente da donatori cadavere.
Le indicazioni per questo tipo di intervento sono:
– A scopo refrattivo, per migliorare la trasparenza dei mezzi diottrici, in tutte quelle patologie che determinano un’opacizzazione della cornea
– A scopo tettonico, per ripristinare o preservare l’integrita della cornea (ad es. traumi perforanti)
– A scopo terapeutico, per rimuovere i tessuti corneali infetti o non responsivi alla terapia antimicrobica. (molto raro)
Controindicazioni all’utilizzo di cornea prelevata dal donatore:
– Quando non ne conosciamo le cause di morte.
– Se il cadavere era affetto da patologie del sistema nervoso centrale (specie malattie da prioni)
– Infezioni sistemiche
– Malattie oculari intrinseche (neoplasie, o interventi chirurgici a carico dell’occhio)
La cheratoplastica lamellare anteriore consiste in un’incisione parziale dell’epitelio e dello stroma della cornea, in modo tale da lasciare in sede l’endotelio e lo stroma profondo. Naturalmente questo tipo di cheratoplastica viene fatta quando le patologie riguardano solamente gli strati superficiali della cornea.
La cheratoplastica lamellare profonda è una variante della precedente che scende più in profondità, toglie tutto lo stroma e resta soltanto l’endotelio e la membrana di Descemet.
La cheratoplastica lamellare posteriore o endoteliale, nella quale viene tolto soltanto l’endotelio.
I vantaggi sono:
– Nessun rischio di rigetto endoteliale in quella anteriore
– L’astigmatismo post-chirurgico è minore, al contrario di quello che succede nella perforante, dove dobbiamo fare una sutura a 360°, ed è difficile che per tutta la circonferenza noi la facciamo uguale mantenendo la sfericità.
– Maggiore disponibilità di tessuti da trapiantare, smepre in quella anteriore, poiché la qualità dell’endotelio non è rilevante. Di solito molte cornee venivano scartate perché i pazienti anziani avevo perso cellule endoteliali, rendendo la cornea inutilizzabile; in questo caso invece è possibile utilizzare queste cornee.
Gli svantaggi:
– Curva di apprendimento molto lunga.
– Formazione di opacità. spieghiamo il perchè partendo dalla descrizione di una tecnica. Una delle ultime tecniche si chiama big bubble. Cioè si inserisce una siringa dentro il tessuto corneale e si inietta l’aria, la quale va a effettuare una separazione naturale tra lo stroma e la membrana di Descemet, senza l’artificio della lama, che prima andava a tagliare lo stroma. Questa è vantaggiosa perche il maggiore problema delle lamellari era la formazione di cicatrici, opacità, nel punto di contatto fra la cornea del ricevente e quella del donatore. Perché riaccollando questi due tessuti mettiamo a contatto la cornea tagliata artificialmente del ricevente, che presenterà dunque delle irregolarità che causano queste opacità. Con l’aria invece si crea un piano liscio, naturale, che riduce al minimo questo problema.
Essendo la cornea priva di vasi, il concetto di rigetto è diverso da quello degli altri organi. Il rigetto più comune è quello endoteliale. Quelli stromale ed epiteliale sono meno frequenti e meno aggressivi, risolvendosi con cortisone.
Il rischio di rigetto aumenta in condizioni di infezione, infiammazione, glaucoma o pregresse cheratoplastiche.
Comunque trapianti di cornea se ne possono effetuare più di uno, ma più trapianti facciamo più aumenta il rischio di rigetto.
Se l’ospite viene sensibilizzato verso gli MHC del donatore può svilupparsi un’ipersensibilità di tipo IV, con conseguente rigetto. Questo è il tipico rigetto degli altri organi, e si verifica raramente.
Nella cheratoplastica lamellare posteriore, si strappa con un uncino l’endotelio dal ricevente, e poi si sostituisce con l’endotelio di un donatore. L’endotelio può essere tolto grazie alla resistenza della membrana di descemet che consente un buon lavoro senza danneggiare altre strutture.
L’entotelio del donatore si segna con una penna dermografica per capire qual è il lato del da rivolgere verso l’umor acqueo e quale quello verso la Descemet.
Poi si insuffla un bolla d’aria dentro l’occhio che esercita una spinta che mantiene in sede l’endotelio per le prime ore, col paziente che deve rimanere immobile.
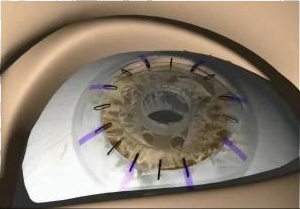
Infine si sutura con del filo di sutura in nylon che dopo un periodo di tempo variabile viene tolto.
Un tipo trapianto lamellare anteriore si chiama mushroom ovvero a fungo, dove nella zona ottica si trapianta a tutto spessore, e alla periferia si fa la lamellare anteriore, in maniera tale da ridurre la quantità di endotelio trapiantato.
La cornea trapiantata dal donatore nella cheratoplastica lamellare anteriore viene tagliata in due per selezionare solo le strutture anteriore, e per scegliere lo spessore che ci serve a seconda dei calcoli, da un microcheratomo.
Nei trapianti comunque l’epitelio viene tolto, perche poi riscrescerà, in un paio di giorni, al massimo una settimana. Nel frattempo si mette una lente a contatto.
Ora il mushroom al policlinico non viene più utilizzato, ma una nuova tecnica chiamata big bubble a cui accennato prima.
Il prof scorcia ha modificato questo intervento, trasformando la big bubble in small bubble, con la formazione della bolla d’aria non estesa a tutta la cornea, ma solo al centro.
In questi due interventi, si esegue una pretrapanazione, a spessore parziale, poi si entra con una cannula o un ago, e veiene iniettata l’aria che scolla come dicevamo lo stroma dalla membrana di Descemet, in maniera tale da non formare un piano di clivaggio irregolare.
Dalla cornea del donatore si toglie l’endotelio con lo striping manuale, e si posiziona la cornea sulla membrana di descemet rimasta nuda a seguito della formazione della bolla con asportazione del lembo corneale anteriore, e si fa una doppia sutura continua. I fili vengono tolti dopo 6 mesi una fila e dopo sei mesi l’altra. Oltre a ridurre le opacità, essendo una tecnica lamellare, come abbiamo detto riduce di molto l’astigmatismo post operatorio.