Gli ostacoli al flusso ematico nei vasi sanguigni possono essere rappresentati da:
EMBOLIA, definita come trasporto di materiale insolubile nel sangue
ARTEROSCLEROSI, definita come indurimento delle pareti dei vasi
TROMBI
Patologie della pompa cardiaca
Gli ostacoli al flusso ematico nei vasi sanguigni possono essere rappresentati da:
EMBOLIA, definita come trasporto di materiale insolubile nel sangue
ARTEROSCLEROSI, definita come indurimento delle pareti dei vasi
TROMBI
Patologie della pompa cardiaca
Emostasi è definita come un meccanismo che limita o arresta l’uscita di sangue quando ci sia soluzione di continuità dei tessuti vasali.
È un fenomeno che viene suddiviso in 2 fasi, in accordo con i tempi in cui avvengono:
EMOSTASI PRIMARIA è un processo rapido e immediato, che si consuma nel giro di secondi. Avviene fisiologicamente come risposta all’insulto ed è reversibile. Intervengono le piastrine che al verificarsi di interruzioni dell’endotelio vasale formano dei tappi fino alla ricrescita di nuovi elementi cellulari endoteliali che riparino il danno. Solo allora il fenomeno regredisce e il tappo piastrinico viene smaltito. Il processo avviene in 3 fasi:
ADESIONE delle piastrine alla membrana basale mediante la interazione ligando-recettore tra il Fattore di Von-Wiedebran situato sulla membrana basale esposta al flusso sanguigno, e la glicoproteina GP-1B situata sulla superficie delle piastrine.
ATTIVAZIONE delle piastrine conseguente all’adesione, che ha come effetto la secrezione di:
ADP contenuto nei corpi densi e negli a-granuli che con meccanismo di feedback positivo è un potente attivatore delle piastrine
Ammine vasoattive Istamina e Serotonina con azione vasocostrittiva (una delle fasi iniziali della risposta alla lesione è la vasocostrizione per limitare la emorragia)
Tromboxano-2 (TXA-2) con attività vasocostrittiva e stimolante la aggregazione piastrinica
Prostaciclina (PGI) con attività vasodilatatoria e inibente la aggregazione piastrinica
Prostaglandine in generale che come mediatori dell’infiammazione aumentano la permeabilità dei vasi, provocano dolore e febbre.
AGGREGAZIONE di altre piastrine, su quelle già adese alla membrana basale, che quando attivate presentano le integrine GP-2B e GP-3A. Queste glicoproteine interagiscono con la Fibrina che funge da ligando e cementifica l’interazione tra le piastrine, e forma una rete tridimensionale entro cui vengono poi imbrigliate altre cellule del sangue come gli eritrociti.
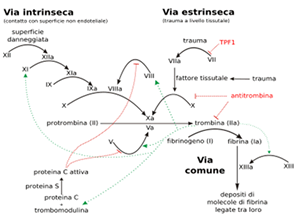
EMOSTASI SECONDARIA ha come scopo finale la produzione di Fibrina per consolidare il tappo emostatico. Si avvale di un sistema multimolecolare composto di 13 fattori normalmente circolanti in stato inattivo nel sangue. Questi vengono attivati a catena per digestione proteolitica con un meccanismo di amplificazione (come per il complemento) che come fase finale porta all’attivazione della Trombina e la trasformazione di Fibrinogeno in Fibrina. Tutto questo avviene con 2 vie di attivazione alternative, che però convergono in una via finale comune.
VIA INTRINSECA: prevede la cooperazione di 3 proteine
Kinogeno ad alto peso molecolare
Fattore di Hageman (HF)
Prekallicreina (PK)
Quando questi 3 fattori si associano assieme sulla membrana basale, HF si attiva in HFa e svolge 2 azioni:
1. innesca un circuito a feedback positivo con amplificazione in cui HF induce la trasformazione di Prekallicreina in Kallicreina che a sua volta attiva altro HF
2. agisce sul fattore F11 attivandolo in F11a
Il fattore F11a attiva il fattore F9 che a sua volta va ad attivare il fattore F10 in F10a
VIA ESTRINSECA: il fattore F7 che preventivamente ha subito a livello epatico una g-carbossilazione che gli conferisce un carattere polare negativo, interagisce con le teste polari negative dei fosfolipidi di membrana. Il collante che permette questa interazione è lo ione Ca++ senza il quale le cariche ovviamente si respingerebbero. F7 si fissa così sulla membrana citoplasmatica e in presenza di un fattore tissutale prodotto dalle cellule che hanno subito il danno, si attiva in F7a che con l’intervento del fattore proteico non enzimatico F8 agisce direttamente sul fattore F10 attivandolo in F10a .
VIA COMUNE: il fattore F10 attivato, per l’intervento del fattore proteico non enzimatico F5, interagisce con la Protrombina trasformandola in Trombina che:
Con un processo a feedback+ agisce sulle piastrine stimolandone la secrezione e attivazione
Trasforma il Fibrinogeno in Fibrina che si deposita formando un reticolo tridimensionale con ponti intercatenari che cementa il trombo piastrinico primario
Regola tutto il processo
REGOLAZIONE
La Trombina attiva un circuito inibitore legandosi alla Trombomodulina presente sull’endotelio e attivando così la Proteina-C plasmatica che ha attività anticoagulante. La Proteina-C attivata va ad agire come inibitore sui fattori F7 e F5, rafforzata anche dalla proteina P-5 secreta dall’endotelio.
Sull’endotelio è presente anche la Antitrombina che ha azione inibitrice sui fattori F11 e F12.