L’anemia è una condizione di ridotta capacità da parte del sangue di trasportare ossigeno, con conseguente ipossia tissutale.
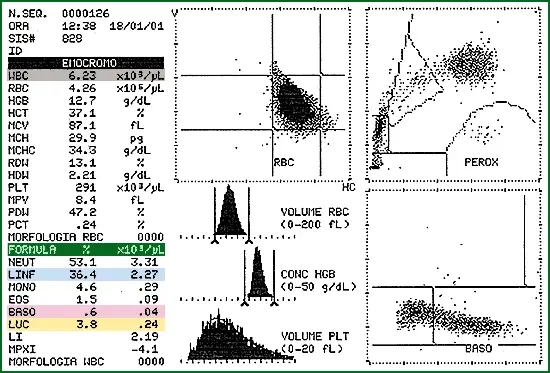
Emocromo normale
Per orientarci dobbiamo guardare:
- Globuli bianchi e il rapporto che vi è tra di loro
- Emoglobina
- Piastrine
Per definire uno stato di anemia non dobbiamo guardare i globuli rossi, bensì l’emoglobina (Hb).
La seconda cosa da fare è guardare gli indici: globuli rossi, MCV, MCH, MCHC.
ANISOCITOSI
L’ anisocitosi è il volume dei globuli rossi
POICHILOCITOSI
La poichilocitosi è la morfologia
MCV, MCH,MCHC
Intervallo normale di valori di HB nell’uomo e nella donna
Hb 12-15 g/ dl nelle XX
Hb 13-16 g /dl negli XY *(Le Hb è indicata in g/dl e in nord Europa è indicato in litri)
La talassemia: anemia complessa
La differenza fra talassemia minor (9-11 di Hb) e major (più complessa) è clinica, si riferisce alla necessità trasfusionale, da quest’ambito la definizione si trasla alla genetica, (omo o eterozigosi) il problema è stato infatti affrontato prima in modo clinico e solo in un secondo momento è venuta la genetica (La talassemia minor può essere sia omozigosi che non).
Esempio: Paziente con Hb di 10g/dl e MCV, MCH, MCHC diminuiti.
Esempio: Pz 23 anni, non talassemica. Può essere un’anemia da carenza di ferro.
Come distinguo i due casi?
- 1) I globuli rossi sono: aumentati nel talassemico, normali o diminuiti nel microcitemico.
- 2) Se l’MCV del talassemico è sempre lo stesso, cioè tra 50 e 70 vuol dire che è genetico; se ho 68 di MCV con 6 milioni di globuli rossi vuol dire che è talassemia.
Nel tipo di anemia sideropenica: MCV prima è normocitico anche o valore vicino al normale. Poi scende regolarmente in concomitanza alle mestruazioni. Questo quadro non lo vedo nel talassemico. Ci può essere anche una sideropenia marcata con MCV sotto i 60, ma è raro.
- 3) L’MCH e l’MCHC: nel talassemico sono marcatamente diminuiti; nella sideropenia
ci si avvicina alla normalità. - 4) RDW: aumenta nel talassemico e aumenta nel sideropenico. Anisocitosi dei globuli rossi. La macchina da responsi con una o due + in base all’anisocitosi.
- 5) Esami precedenti: Il talassemico è sempre uguale, il sideropenico no. Altro problema: il talassemico sideropenico.
Classificazione delle anemie
- 1) da diminuita produzione
- 2) da aumentata distruzione
- 3) da emorragia
1) ANEMIE DA DIMINUITA PRODUZIONE
MICROCITICHE
- a. Sideropenia
- b. Talassemia
- c. SMD o sindrome mielodisplastica.
MACROCITICHE
- a. Deficit da acido folinico e/o vit.B12,
- b. SMD
NORMOCITICHE
- a. Patologie da midollo come le leucemie
- b. SMD
- c. Aplasia
- d. Insufficienza renale (anemia normocitica per deficit EPO)
- e. Epatopatia.
Nelle sindromi mielodisplastiche (SMD) abbiamo più problemi: in fasi precoci potremmo avere anemie normocitiche per carenze di ferro, ma non bisogna pensare in maniera assoluta, ci possono essere infatti dei passaggi intermedi anche per combinazione di più elementi:
- Sideropenico + carenza da vitB12: MCV normale, situazione intermedia, c’è compensazione della tendenza microcitica con la tendenza macrocitica.
- Patologia midollare che si sovrappone alla sideropenia, la prima con tendenza macrocitica, la seconda con tendenza microcitica.
Anemia sideropenica
Definizione: Si tratta di un’anemia microcitica da diminuita produzione dovuta alla carenza marziale e compare quando la quantità di ferro assorbita è inferiore a quella perduta.
Cause dell’anemia sideropenica
- Carenze FISIOLOGICHE: mestruazioni, gravidanze, accrescimento.
- Carenze PATOLOGICHE: ulcera peptica, k colon, morbo celiaco.
In un XY le cause patologiche sono le prime. Nella XX ci orientiamo in questa direzione (da cause patologiche) se non è legato alle mestruazioni. Se facendo una correzione, la sideropenia non si corregge si deve pensare ad altro, a qualcosa di non più tanto fisiologico.
Segni e sintomi dell’anemia sideropenica
Astenia e irritabilità campanello d’allarme!!!
- Astenia
- Glossite
- Stomatite angolare
- Coilonichia
- Palpitazioni
- Dispnea da sforzo
Nelle XX la carenza di ferro si avverte spesso prima che avvenga l’anemizzazione è infatti frequente trovareche una giovane XX mestruata senza alterazioni ematiche ma che riferisce astenia.
Di questa condizione, infatti, i segni iniziali sono astenia e irritabilità, che sono ingravescenti. Questa è una sideropenia che non è diventata ancora un’anemia franca.
Indici di riferimento dell’anemia sideropenica
Se ho ipoferritinemia e aumento della transferrina insatura ho fatto diagnosi di anemia.
- Ipoferritinemia, La ferritina è un buon indice, ma è sensibile ad uno stato infiammatorio che tende a farla aumentare. È un indice infiammatorio.
- Ipertransferrinemia insatura, quota non saturata dal ferro. Se c’è carenza, questa aumenta per recuperare il ferro come feedback.
- Riduzione della saturazione transferrinica,
- Riduzione del numero di globuli rossi che appaiono microcitici e ipocromici,
- Iposideremia
Approcci terapeutici
Il ferro non fa bene se in eccesso.
- Sali di ferro o preparazioni ferro saccaride per os
- Ferro per via parenterale (e.v.) in caso di:
- malassorbimento
- sideropenia molto severa
- gastropatia
La via più pratica per somministrare il ferro è quella orale, ma IL FERRO è GASTROLESIVO, motivo di controindicazione o di interruzione del ferro orale sono, infatti, le gastropatie.
- La correzione con il ferro x os dipende: dall’assorbimento del singolo pz e dalla tolleranza.
- La correzione con ferro e.v è bene farlo sotto visione medica, è più rapida. Il problema sono le reazioni gastrointestinali o allergiche che vanno trattano come reazioni immunoallergiche. Si preferisce ev se la sideropenia è marcata.
Se la pz ha sempre perdite difficilmente riesco a sanare, (vedi pz con mestruazioni).
Anemie Megaloblastiche
- Definizione: Sono caratterizzate da eritroblasti fragili, a morfologia megaloblastica, che con facilità vanno incontro a morte intramidollare.
- Eziologia: Malattie genetiche su base autoimmune (Ig vs FI);
- Clinica: glossite di Hunter, lesioni neurologiche;
- Diagnosi: MCV e Bil. ind aumentate, Hb diminuita, LDH, Ig anti FI
- Terapia: vitB12 x via im.
Disordine su base vitaminico, o si tratta di un apporto vitaminico alterato o ad essere alterato è l’assorbimento (più frequentemente). È più difficile fare un deficit (da produzione) di vit B12, perché significa perdere le riserve di B12 epatiche e ciò mediamente si verifica nell’arco di 5 anni. Nel caso in cui vi sia deficit di folati si può più facilmente compensare mangiando verdura; ecco perché è più probabile un deficit di assorbimento e mi oriento verso lo stomaco per la B12 (gastropatie dell’antro) e l’intestino tenue (alterazioni funzionali) per i folati.
LDH è presente anche nei globuli rossi, quando c’è un disordine funzionale che porta ad una distruzione intramidollare dei precursori dei globuli rossi (in questo caso su base vitaminica), l’LDH sale (perché il globulo rosso muore all’interno del midollo e rilascia LDH).
Come fare la diagnosi delle anemie Megaloblastiche
Macrocitosi, gastropatia, LDH aumentato: ci indirizzano. Bisogna vedere se c’è un deficit autoimmune e quindi dosare gli anticorpi contro la parete gastrica, si fa la gastroscopia perché il pz potrebbe avere una gastrite cronica antrale non autoimmune. La Gastrite cronica da malassorbimento vitB12 è da carenza a lungo termine. I livelli di vitB12 sierici non necessariamente danno certezza del deficit.
Dobbiamo chiedere il dosaggio di B12 e folati, ma bisogna andare oltre.
Acido folico x os
Anemie perniciosiformi
Definizione: Forme di anemia da carenza di VIT B12 secondarie a disordini gastrointestinali.
Le anemie
- megaloblastiche
- da farmaci
- Metotrexate, 5FU, Citoside-arabinoside
- 6-mercaptopurina
- Idrossiurea
Alcuni chemioterapici danno anemie megaloblasti perché interferiscono con la serie eritroide. Un’anemia megaloblastica può sottendere un trattamento farmacologico.
2) ANEMIA DA AUMENTATA DISTRUZIONE
Cause di emolisi:
- Intracorpuscolari: es sferocitosi;
- Extracorpuscolari: autoanticorpi, farmaci;
Anemie emolitiche
- Sferocitosi ed ellissocitosi ereditarie
- Emoglobinuria parossistica notturna
- Deficit di glucosio 6 fosfato deidrogenasi
- Deficit di piruvato chinasi
- Anemia emolitica immune
- Meta emoglobinuria
- Emolisi intracorpuscolare (caratteristiche intrinseche del globulo rosso)
- Emolisi extracorpuscolare (per la milza, ipersplenismo o patologia autoimmune).
Clinica: varia da forme lievi a forme gravi di anemia. Le crisi emolitiche sono caratterizzate dall’emissione di urine scure al mattino che si possono complicare con insuffiicienza renale per danno tubulare da emoglobinuria marcata.
Diagnosi:
- Eritrociti normo-macrocitici
- Aumento dei reticolo citi
- Emoglobinuria
- Aumento LDH, K, bil.ind
Terapia per le anemie emolitiche
Terapia: somministrazione periodica di:
- Folati
- vitB12
- Ferro
- Emotrasfusioni
- Corticosteroidi
Il problema non è la sorgente, ma il terminale.
LDH aumenta anche per anemie su base vitaminica e non è sufficiente per fare diagnosi, l’aumento della bilirubina indiretta ci aiuta ulteriormente, così come anche i reticolociti, se sono aumentati il problema non è la sorgente, reticolocitosi c’è anche nell’emorragia e nella talassemia, ma qui è poco al di sopra, mentre il reticolocitosico dovuto ad uno stimolo è alto,raggiunge un picco, ben più alto dei valori raggiunti dal talassemico e poi scende dopo che lo stimolo determinante la reticolocitosi comincia a spegnersi.
I reticolociti escono fuori 5,6,7,10 giorni dopo che è partito lo stimolo. Se ho un danno il giorno prima, non ho reticolocitosi. Se il danno emolitico è cronico ho già reticolocitosi. Mi oriento verso la talassemia senza il test genetico.
Segni di emolisiaumento bilinogeno fecale.
Emotrasfusione su base autoimmune, fa scaturire un’altra emolisi. Si fa il test di Coombs che testa se ci sono anticorpi sulla superficie del globulo rosso se sono circolanti nel siero. Si fanno i corticosteroidi se è un’emolisi autoimmune e non trasfusione d’urgenza.
Sono in situazione di emolisi: non c’è grossa urgenza, vedere se è autoimmune,capire qual è la causa.
Le Anemie Macrocitiche
Le anemie macrocitiche sono, in genere, più semplici delle anemie microcitiche, in quanto sono, di solito, legate a carenze vitaminiche. La carenza più comune, causa di anemia macrocitica, è quella relativa alla vitamina B12; meno frequente carenza di acido folico. Esistono però delle situazioni particolari: essendo l’acido folico assorbito a livello duodenale, malattie infiammatorie dell’intestino, oppure la celiachia, possono comportare disturbi nell’assorbimento dell’acido folico. In questi casi è possibile che si associ un deficit nell’assorbimento del ferro, per cui all’esame emocromocitometrico non avremo un’anemia macrocitica ma, paradossalmente, normocitica, perché la tendenza alla sideropenia ed alla microcitemia si compensa con la tendenza alla macrocitosi, per cui l’MCV sarà normale.
Caso clinico: riferito a quest’ultima condizione: paziente che si presentava con un’anemia normocitica, con Hb=11, valore riferito da diverso tempo, che non risaliva con la somministrazione di ferro. Alla fine ci si rese conto che la paziente in questione aveva un deficit di fattore intrinseco, infatti, dopo aver dosato la vitamina B12, questa si presentava in circolo a valori estremamente ridotti. Allora, grazie alla somministrazione di vitamina B12, il valore dell’Hb è risalito; successivamente, però, la paziente aveva necessitato di un supporto di ferro, perché aveva nel contemporaneo una ferritina ridotta. La somministrazione di vitamina B12 aveva portato a consumare il ferro rimasto nelle riserve dell’organismo, cosicchè la paziente stava nuovamente anemizzando, questa volta per un motivo differente. Questo caso clinico è l’esempio emblematico di un’anemia mista, ovvero un’anemia in cui coesistono una sideropenia e una macrocitosi, che comporta avere un’anemia normocitica. Naturalmente si tratta di casi poco frequenti; ciò nonostante, se pensiamo ad una donna in età fertile, con mestruazioni e deficit di fattore intrinseco, è possibile che coesista una sideropenia.
È importante ricordare, da un punto di vista strettamente della pratica clinica, che se ci troviamo di fronte ad un caso che sospettiamo sia legato a deficit di vitamina B12, non dobbiamo limitarci a dosare solo ed esclusivamente la vitamina B12 nel paziente, perché, per motivi ancora non chiari, in un paziente con anemia megaloblastica la vitamina B12 può essere normale, nonostante ci sia un deficit di fattore intrinseco.
Allora come ci si comporta nelle anemie macrocitiche
- si può fare un carico di vitamina B12 e valutare se il paziente risponde. Se risponde a questo trattamento il problema alla base è quello che abbiamo prima ipotizzato;
- bisogna, inoltre, ricercare le cause della patologia, ovvero effettuare la ricerca degli anticorpi anti-cellule parietali gastriche, se pensiamo ci sia alla base un deficit di fattore intrinseco su base autoimmune; bisogna eseguire una gastroscopia per valutare la presenza di una gastrite atrofica non su base autoimmune (es. gastrite da Helicobacter Pylori).
- di fondamentale importanza risulta essere l’anamnesi, dalla quale possiamo valutare se il paziente è stato in precedenza gastroresecato per un tumore dello stomaco. Infatti, la gastroresezione se non seguita da terapia con vitamina B12, può, a distanza di anni, causare deficit di vitamina B12.
Per sviluppare un deficit di vitamina B12 è necessario che la vitamina B12 non venga assunta per circa 5 anni, perché il fegato ha una riserva che dovrebbe consentire la totale assenza di problemi legati al deficit per, appunto, un massimo di 5 anni.
L’anemia megaloblastica è solo una degli aspetti del deficit di vitamina B12, perché a lungo andare, si ha un riverbero della funzione della piastrinopoiesi e della leucopoiesi, per cui potremmo trovarci di fronte ad un paziente che è macrocitico, ma anche piastrinopenico e leucopenico. I globuli bianchi le piastrine soffrono del deficit di vitamina B12, seppur più tardivamente dei globuli rossi. Allo stesso modo, i disturbi neurologici e psichiatrici legati al deficit di vitamina B12 si sviluppano in uno stadio molto avanzato della patologia.
Il “carico di vitamina B12” ha un significato importante da un punto di vista diagnostico,perché quando ci troviamo di fronte ad una situazione particolare, quale può essere una Sindrome Mielodisplastica, è opportuno sempre e comunque fare un carico di vitamina B12. Se ci si trova di fronte ad un paziente che non è sideropenico, con un’anemia di natura indeterminata, prima di andare a valutare il midollo, tutti gli ematologi dovrebbero fare una carico di vitamina B12. Qualora il paziente non rispondesse al carico è molto probabile si tratti di una Sindrome Mielodisplastica.
La vitamina B12 non va somministrata a tutti i pazienti in maniera indiscriminata, ci sono delle situazioni in cui questa vitamina non deve essere somministrata: in caso di sideropenia la vitamina B12 non serve nella maniera più assoluta. PERCHE’? Se, in caso di anemia sideropenica, somministriamo al paziente ferro e vitamina B12, questi finirà per depauperare velocemente il ferro che sta assumendo, quindi le riserve non verranno mai saturate. Ecco perché sarebbe più corretto agire in questi termini: si somministra il ferro, qualora ci si accorga che la risposta è un po’ lenta aggiungiamo nella terapia l’acido folico, ma non assolutamente la vitamina B12.
Anemia normocitica
Anemia normocitica, con MCV normale, possiamo riscontrarla in due condizioni:
- In una forma precoce di anemia macrocitica o microcitica, che ancora non è diventata macrocitosi o microcitosi rispettivamente. Si potrebbe trattare anche di una fase transiente: soprattutto nelle anemie sideropeniche, inizialmente è possibile avere un quadro di anemia normocitica, che poi evolverà in una condizione di franca microcitosi, ecco perché è sempre opportuno, in queste condizioni, valutare gli indici del ferro;
- In un paziente con tendenza macrocitica o microcitica compensata.
Tutte le altre cause di anemia normocitica sono francamente patologiche: patologie del midollo, come le leucemie, SMD, aplasia o patologie secondarie come l’insufficienza renale e l’epatopatia.
Anemie emolitiche
Le anemie emolitiche vengono distinte, in base alla eziopatogenesi, in acquisite e congenite. Le anemie emolitiche acquisite sono, in genere, anemie normocitiche o modestamente macrocitiche. Nelle anemie emolitiche congenite, invece, l’MCV può essere variabile, a seconda della patologia che ne sta alla base (ricordiamo la sferocitosi ereditaria, l’ellissocitosi ereditaria, etc.).
Clinica: da un punto di vista clinico, quali sono le caratteristiche del paziente che ci fanno capire che questi sta anemizzando?
- reticolociti aumentati;
- bilirubina indiretta aumentata;
- LDH aumentata;
- sideremia può essere aumentata;
- potassio può aumentare in qualche caso, come la LDH.
Cause dell’anemia emolitica
Le cause di anemia emolitica possono essere distinte, ancora, in:
- intracorpuscolari (Es. sferocitosi),
- extracorpuscolari (Es. autoantocorpi, farmaci).
La LDH è un ottimo indice di emolisi, sia che si tratti di emolisi intramidollare che di emolisi extramidollare. L’emolisi intramidollare implica una distruzione dei globuli rossi direttamente nella sede adibita alla loro produzione, in questi casi la LDH viene liberata. Nelle anemie megaloblastiche da deficit di vitamina B12 molto avanzate, si raggiungono valori di LDH estremamente elevati, tanto da farci pensare ad una patologia oncologica.
L’emolisi intramidollare può essere riscontrata anche in altre condizioni oncoematologiche:
Sindromi mielodisplastiche e mielofibrosi idiopatica
L’anemia emolitica acquisita può essere anche legata ad un intervento cardochirurgico di sostituzione valvolare protesica. Quando, durante l’attività cardiaca, il sangue passa attraverso la valvola protesica, i globuli rossi possono essere distrutti. Spesso ci si trova di fronte a pazienti che hanno valori di LDH molto aumentati, dell’ordine di 1000 e 2000, che sono stati protesizzati. Nei confronti di tali pazienti poco possiamo fare, se non aiutarli con presidi vitaminici.